Online portalen in de ggz: toegang tot data
Met de Wabpvz wordt per 1 juli 2020 het digitaal toegang krijgen tot de eigen data
in het eigen medische dossier een wettelijke verplichting. Online portalen zijn een
vorm van digitale gezondheidsdatadiensten die het burgers mogelijk maken hun
gegevens digitaal in te zien.

Zorgaanbieders, waaronder ziekenhuizen, huisartspraktijken, en de geestelijke gezondheidszorg (ggz), werken aan een digitale dienst die patiënten als het ware een kijkdoos biedt naar het eigen medische dossier en mogelijkheden voor communicatie hierover.
Binnen de ggz worden online patiëntportalen ingezet om:
- zorgkwaliteit te verbeteren,
- zorgkosten te verminderen
- en zorgvragers meer regie te geven over hun zorgtraject [7]
In dit artikel onderzoeken we specifiek hoe binnen de ggz deze online portalen worden ingebed en in hoeverre ze patiënten [8] (meer) regie geven over hun eigen data en gezondheid. De ggz is een interessant domein, omdat dit volgens de koepel GGZ-Nederland ten opzichte van andere Europese landen voorop loopt in de introductie en het gebruik van e-health. De ggz werkt bijvoorbeeld al met platforms van waaruit digitale (zelf)hulp wordt geboden. Deze platforms worden nu ook ingezet om de kijkdoosfunctie en de communicatie met patiënten verder vorm te geven. Inbedding van het gebruik van het portaal is in de zorgpraktijk al meer ingeburgerd. We onderzochten drie online ggz-patiëntportalen: Karify, Minddistrict, en Therapieland.
We deden tien semigestructureerde interviews (zes patiënten en vier programmaontwikkelaars van twee grote aanbieders van online patiëntportalen in Nederland). We zochten aanvullende informatie in beleids- en wetenschappelijke literatuur, op websites en in relevante sociale media.
We geven antwoord op verschillende deelvragen. Wie zijn betrokken bij het gebruik van online portalen binnen de ggz, welke belangen spelen er en wie heeft welke verantwoordelijkheden? Hoe gebruiken patiënten de online portalen om zelf regie te voeren over het eigen zorgtraject en hun gezondheid? Waar lopen gebruikers, zowel zorgprofessionals als patiënten, tegen aan? Wat levert het volgens betrokkenen op?
Wat is de Wabpvz?
Dit artikel is een bewerking van een hoofdstuk uit het rapport Gezondheid Centraal.
Wat doen de online portalen?
De online portalen zijn opgezet ten behoeve van de zorg en gebonden aan een zorginstelling. Oorspronkelijk waren online of digitale patiëntportalen niet toegespitst op de individuele patiënt, maar vormden ze een algemene toegangspoort tot zorginformatie op het web. Deze portalen waren toegankelijk voor een breed publiek.
In de loop van de tijd hebben deze patiëntportalen zich ontwikkeld tot webinterfaces voor de zorg, die zijn toegespitst op de individuele patiënt. Patiënten kunnen zelf afspraken maken of verzetten, in veel gevallen hun eigen medische data inzien en in sommige gevallen aspecten van behandelingen zelf uitvoeren na het zien van instructiefilmpjes of een tekst. Ook kunnen ze zelf hun stemming of lichamelijke toestand monitoren via vragenlijsten.
Online portalen nader bekeken
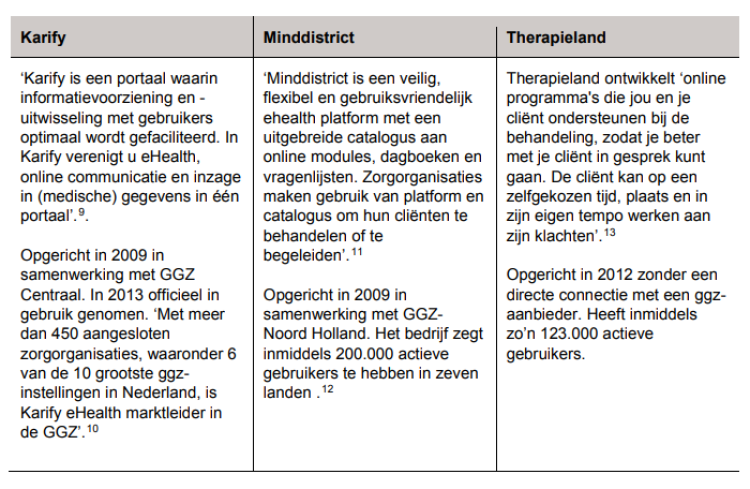
Karify, Therapieland en Minddistrict zijn aanbieders van patiëntportalen binnen de Nederlandse GGZ. Karify omschrijft zichzelf als portaal, Minddistrict noemt zich een platform en Therapieland ziet zichzelf als aanbieder van een platform met online programma’s (zie Tabel 2). Wij zullen in dit artikel spreken van online (patiënt)portalen. commerciële partijen beheren de door zorgverleners aan patiënten aangeboden patiëntenportalen.
Karify en Minddistrict richten zich in de ontwikkeling van het portaal op de wensen en vragen van zorgprofessionals. Therapieland is in eerste instantie ontwikkeld als online zelfhulp, maar wordt inmiddels grotendeels via de zorgaanbieder aan patiënten aangeboden. Online portalen in de ggz bouwen voort op de bestaande e-health platforms en bevatten ten opzichte van ziekenhuisportalen veel functies om aan de geestelijke gezondheid te werken. “Dit is voor verschillende instellingen ook de instap geweest naar een portaal.
Er zijn providers die een e-mental health platform aanbieden en vervolgens verder doorontwikkelen tot een portaal. Dit onderzoek duidt een duidelijk verschil tussen de online portalen zoals ontwikkeld binnen ziekenhuizen of huisartsenpraktijken en de portalen ontwikkeld voor de ggz.
Functies van de online portalen
Karify, Minddistrict en Therapieland bieden ieder vier hoofdfuncties:
- informeren,
- communiceren,
- monitoren en
- interveniëren.
Vaak zijn er opties om apps te koppelen aan het portaal, zodat er sneller en eenvoudiger interactie kan plaatsvinden tussen professional en gebruiker.
Informeren
Alle drie portalen bieden medische informatie aan die door gekwalificeerde zorgverleners gemaakt of gecontroleerd is. Iemand met een depressie kan dan bijvoorbeeld in een ‘online bibliotheek’ (in geval van Karify) informatie opzoeken over het eigen ziektebeeld. Therapieland en Minddistrict bieden informatie voor dan wel na opdrachten van behandelmodules. Alleen voor de patiënt toepasselijke informatie wordt getoond.
Patiënten kunnen ook informatie verkrijgen uit hun eigen medisch dossier. Dit betekent dat het online portaal een koppeling moet hebben met het medisch dossier van de behandelaar, het zogenaamde epd. Deze koppeling vraagt extra maatwerk door de ontwikkelaar en hier zijn kosten aan verbonden zijn voor de zorgaanbieder. Informatie vanuit het portaal, zoals uitgevoerde taken en dagboeken ingevuld door de patiënt, kan worden geïntegreerd in het epd van de zorgprofessional of in het Ketenzorg Informatie Systeem (KIS) van een lokale zorginstelling. Een epd of KIS verstuurt regelmatig en automatisch een verzoek aan de patiënt voor toestemming om deze informatie te mogen delen met de arts.
Voor alle drie de portalen geldt dat deze inzage in het medisch dossier alleen mogelijk is wanneer de zorgaanbieder die het portaal aanbiedt deze koppeling ook heeft gekocht.
Het communiceren met andere patiënten is een belangrijke functie.
Communiceren
Patiëntportalen bieden allerlei vormen van digitale communicatie aan, zoals videobellen, chatten en bellen met de behandelaar. Het communiceren met andere patiënten is een belangrijke functie. Zowel Therapieland als Minddistrict hebben een groeps-chatfunctie. In het programma van Therapieland bijvoorbeeld kunnen gebruikers lid worden van groeps-chats met specifieke onderwerpen, zoals ‘Pesten en agressie op werk’ en Mindfullness.
Deze groepen worden door werknemers van Therapieland gemodereerd. Minddistrict biedt via een speciale app de mogelijkheid om zowel individueel als in een groep berichten uit te wisselen. Uit het interview met Karify blijkt dat zij bewust geen groeps-chat aanbieden omdat men weerstand bij zorgaanbieders ervaart. Onderlinge communicatie zou voor zorgaanbieders extra verantwoordelijkheden met zich mee brengen en moeilijk te modereren zijn.
Monitoren
De portalen bieden patiënten ook de mogelijkheid om hun stemming, gedachten, gedrag, en lichamelijke gesteldheid te monitoren. Dit gebeurt via vragenlijsten. De antwoorden worden verwerkt en men kan zelf het verloop volgen door visualisaties. Op basis van de persoonlijke inzichten die de geregistreerde gegevens bieden, kan zo is de verwachting, de gebruiker zijn gedrag veranderen (zie ook bij interveniëren).
Daarnaast biedt dit professionals de mogelijkheid om de toestand van de cliënt (mits die toestemming geeft) op afstand te volgen. In de ggz wordt de ROM (Routine Outcome Measurement)-vragenlijst gezien als één van de belangrijkste meetinstrumenten. De ROM bestaat uit een zelfrapportage van gevoelens die de ervaren intensiteit van de ziekte aangeeft. Karify heeft de optie de ROM-data te integreren. Voor Minddistrict en Therapieland geldt dat een koppeling met de ROM niet standaard is, maar dat dit zeker mogelijk is. Therapieland is bovendien een eigen ROM-portal aan het ontwikkelen.
De drie portalen geven allen aan dat het gebruik van bekende monitoringapps zoals Sleepcycle en Moodgym, die respectievelijk slaapkwaliteit en de stemming meten, nog niet eenvoudig kunnen worden geïntegreerd in de online portalen.

Interveniëren
Ten slotte bieden de portalen aan patiënten psychologische therapeutische interventies aan. Patiënten krijgen binnen hun bestaande therapie online via filmpjes en opdrachten ook digitaal behandeling. Als er gekoppeld wordt aan een ondersteunende fysieke behandeling, heet het ‘blended care’, een combinatie van online en face-to-face behandeling. De digitale versies van psychologische of psychosociale interventies bieden een dienst waarin ‘jij als cliënt de regie hebt over je eigen mentale welzijn en zelf beslist hoe je herstelproces eruit ziet’.[14]
Cognitieve gedragstherapie waarbij de behandelaar een negatieve spiraal van sombere gedachten en gevoelens probeert te doorbreken, is één van de meest voorkomende interventies. De digitale therapie in Therapieland bestaat uit een reeks filmpjes, teksten, figuren en opdrachten, zoals het opstellen van een gedachtenschema. Deze gegevens kunnen, mits de gebruiker toestemming geeft, ook ingezien worden door de behandelaar en deze kan vervolgens ondersteuning geven.
Beloften voor participatie, personalisatie en preventie
De toegenomen aandacht voor het delen van gegevens en de online interactie tussen zorgverleners en patiënten is een belangrijke stimulans voor patiëntenparticipatie. Therapieland promoot het gebruik van e-health als volgt: ‘Cliënten zijn beter voorbereid op gesprekken, hun zelfredzaamheid wordt vergroot en zij worden medeverantwoordelijk voor hun behandeltraject. [15] De zorg die patiënten ontvangen is afgestemd op hun persoonlijke behoeftes. Minddistrict noemt dit ‘persoonlijke routes’. [16]
Patiënten hebben een actieve rol in deze personalisatie, bijvoorbeeld door het delen van zelfverzamelde informatie zoals in de dagboeken. Patiënten kunnen hierdoor meewerken aan hun eigen dossier, zowel binnen de kliniek (het medisch dossier van de zorgprofessional) als het eigen dossier op het online platform. Het grote aanbod aan monitoringsinstrumenten, zoals vragenlijsten, dagboeken en dashboards, dient het inzicht in de eigen gezondheid en gedragsverandering. Deze richten zich niet alleen op de ggz, maar ook op preventie en leefstijl. Karify focust, bijvoorbeeld, ook op de arbeidsgezondheid (ARBO).
Het gebruik van de online portalen belooft niet alleen participatie en personalisatie, maar ook dat van het gebruik van de portalen een preventieve werking uitgaat.
Online portalen in de ggz-context
In deze sectie kijken we wie bij deze diensten de belanghebbenden zijn en welke verantwoordelijkheden zij hebben in de ontwikkeling en het gebruik van de online portalen in de praktijk.
Belanghebbenden, belangen en verantwoordelijkheden
Met de komst van de online portalen binnen de ggz doen nieuwe (commerciële) spelers hun intrede op de gezondheidsmarkt die voor (of samen met) zorgaanbieders werken aan digitale diensten voor zowel de patiënten als de zorgverleners.
Ontwikkelaars willen aansluiten bij behoeftes zorgaanbieders
De ontwikkelaars van online portalen zien ggz-zorgaanbieders, zowel grote instellingen als kleine zelfstandigen, als hun belangrijkste afzetmarkt. Karify en Minddistrict zijn internationale spelers en bieden ook Engels- en Duitstalige versies van de portalen aan. Therapieland focust op de Nederlandse markt.
De ontwikkelaars geven aan dat het belangrijk is dat het portaal aansluit bij de behoeften van de zorgaanbieders en zorgprofessionals (en ook bij de behoeften die zij bij de patiënten zien). Goede (zelf)zorg is het uitgangspunt, maar winst maken is noodzakelijk voor het bestaansrecht. Een respondent: ‘Hoe ons product er over een paar jaar uit ziet, ik zou het niet durven zeggen. […] Wat speelt er en wat is de mogelijkheid om het voor lage kosten bij mensen te krijgen? Zo innoveren we. Echt op basis van wat er voorhanden ligt en wat de vraag is’. Ontwikkelaars zien kansen in de beweging rond participatie en empowerment, ook omdat dit brood op de plank betekent. Het zo organiseren van de dienst dat zorgaanbieders niet langer nodig zijn en mensen volledig digitaal aan zelfhulp doen is minder aantrekkelijk.
Een ontwikkelaar geeft aan dat zelfhulp laagdrempelig moet zijn, maar het is niet de bedoeling om concurrent te worden van de eigen klanten. Huygens geeft in haar onderzoek naar het gebruik van e-health in de eerstelijnszorg aan dat implementatie hiervan een complex proces is. Het vraagt van ontwikkelaars om zowel patiënten als zorgaanbieders van informatie te voorzien over effectief gebruik van e-health. Ontwikkelaars bevestigen dat wanneer zij het gebruik van het portaal terugkoppelen aan de zorgaanbieder dit bijdraagt aan de effectieve inzet hiervan in het zorgproces.
Monitoring- en evaluatie van het gebruik blijken als belangrijk te worden ervaren, bijvoorbeeld als het gaat om de terugkoppeling van ontwikkelaars aan zorgaanbieders en zorgprofessionals over hoe, wanneer en aan wie zij het portaal kunnen aanbieden. Het blijkt echter ook dat dit nog niet altijd gebeurt. Voor de overheid die veel van deze ontwikkelingen financiert, maar ook voor zorginstellingen, zorgprofessionals en patiënten is het belangrijk dat zij weten of de geboden zorg via de online portalen betrouwbaar is.
Het wetenschappelijk aantonen van de (kosten)effectiviteit van modules en interventies conform de huidige standaarden (gerandomiseerd klinisch onderzoek), wordt door de ontwikkelaars echter als lastig ervaren. Wel geven alle drie de portalen aan evidence-based te werken. Zo geeft Therapieland op de website aan: ‘We weten waarom e-health goed werkt en hebben deze kennis verwerkt in onze evidence based-modules. Bij ons werken enkel opgeleide psychologen, van trainer tot de directeur aan toe. Wij weten dus écht waar we het over hebben en hebben daardoor vol vertrouwen dat onze modules bieden wat cliënten nodig hebben. [17]
Minddistrict geeft via hun Doctor eHealth in een vraag en antwoordblog aan: ‘Ehealth werkt, dat is grondig onderzocht. Je kunt niet van elke module van Minddistrict zeggen dat die bewezen effectief is. Maar elke module is wel evidence based – op bewijs gestoeld – ontwikkeld. [18] Eerder onderzoek van het Rathenau Instituut toont aan dat het gebruik van medische technologie, zoals een voetzoolscanner waarmee preventief onderzoek naar voetafwijkingen mogelijk is, vraagt om ruimte voor doorontwikkeling in de praktijk en niet volgens klassieke health technology assessment procedures bewezen (kosten)effectief is voordat ze geïmplementeerd wordt.
Maar, zo geven de ontwikkelaars aan, voor het plaatsen van gevalideerde (door wetenschap onderschreven) informatie op het platform of de inzet van ‘blended care’, zijn de zorgprofessionals verantwoordelijk en niet de ontwikkelaars.
Zorgprofessionals ervaren soms spanning tussen hun behandelverantwoordelijkheid en de behoeftes van de patiënten.
De zorgprofessional – van beschermer naar coach
Zorgprofessionals ervaren de online toegang voor de patiënt tot de eigen data als uitdagend, maar ook gunstig blijkt uit wetenschappelijke literatuur. Ze hebben minder controle over de informatiestroom naar de patiënt, maar zien het nut van participatie. Van zorgprofessionals wordt een coachende rol verwacht bij gebruik van online portalen. Een ontwikkelaar geeft dit als volgt aan: ‘Wat we bieden is een soort gereedschapskist aan behandelingen waarmee zij hun cliënten kunnen gaan behandelen. Het blijft hun inschatting. Het is niet zo dat wij gaan voorschrijven wat ze moeten doen’.
Een zorgprofessional kiest welke digitale hulpmiddelen en therapieën in te zetten en voor wie. Ook begeleiding in het gebruik hoort bij hun taken. Het gebruik van de digitale portalen vraagt om nieuwe vaardigheden van de professional. Niet zozeer digitale vaardigheden, maar vooral ook de vaardigheid om de digitale consulten en informatie goed te integreren in de face-to-face ontmoetingen. Een ontwikkelaar geeft aan: ‘Dat betekent dat zorgprofessionals wel vaardig moeten zijn, dat ze goed moeten snappen hoe ze in de behandeltherapieën ehealth moeten gaan vervlechten. Op het moment dat je dat op een goede manier doet, dan kun je gaan coachen’.
Het geven van deze blended care schept in sommige opzichten nieuwe verantwoordelijkheid ten opzichte van een traditionele behandelrelatie. De eigen kracht van de patiënt is vertrekpunt en de professional wordt geacht richting te geven wanneer nodig. In 2014 schreef GGZ Nederland nog dat behandelaren niet standaard werden opgeleid en getraind om blended te werken.
Zorgprofessionals ervaren soms spanning tussen hun behandelverantwoordelijkheid en de behoeftes van de patiënten. Een voorbeeld is het gebruik van groeps-chats via de online portalen. Patiënten hebben behoefte hun ervaringen te kunnen delen met lotgenoten, maar dit roept verwachtingen op ten aanzien van het monitoren van de kwaliteit van de informatie die wordt uitgewisseld. Zorgprofessionals voelen zich 24/7 professioneel verantwoordelijk als onjuiste of alarmerende informatie wordt uitgewisseld.
Dit is voor Karify een reden geweest geen groeps-chats aan te bieden. Therapieland daarentegen kiest wel voor het aanbieden van zo’n groep-schat. Zij geven aan dat deze groeps-chats juridisch gezien een forum zijn en niet een plek waar medische data door professionals wordt aangeboden. Therapieland controleert daarom zelf beperkt de contacten tussen lotgenoten.
Zorgprofessionals moeten wel vaardig zijn, ze moeten goed snappen hoe ze in de behandeltherapieën ehealth moeten gaan vervlechten.
De participerende patiënt
Uit de literatuur blijkt dat hulp via online portalen voor mensen met psychische problemen een laagdrempelige wijze is om contact te leggen met de zorgverlener (of lotgenoten). Dit wordt binnen het behandelproces als acceptabel gezien. Patiënten kunnen een online portaal uiteraard alleen gebruiken wanneer zij toegang hebben tot een computer of in het bezit zijn van een smartphone of tablet.
Online ondersteuning, monitoring of inzage van gegevens is niet altijd aan de orde. Mensen met ernstige psychiatrische aandoeningen in acute situaties vragen om directe face-to-face interventies, geven zowel patiënten als ontwikkelaars aan. Onderzoek laat zien dat de toegang tot de eigen gezondheidsgegevens bijdraagt aan de participatie van patiënten in hun zorgproces. Patiënten krijgen meer eigenaarschap in het monitoren van bijvoorbeeld de ervaren kwaliteit van leven. Zij voelen zich hierdoor ook meer verantwoordelijk voor de informatiestroom.
Omdat de online portalen aangeven dat na de beëindiging van de behandelrelatie de informatie in het e-healthplatform niet langer ter beschikking staat voor de zorgprofessional, worden patiënten verantwoordelijk gemaakt voor het bewaren van deze gegevens, inclusief de inlogcodes. Ook moeten ze bij het aangaan van een nieuwe behandelrelatie nagaan in hoeverre de oude informatie relevant is, zo geeft een ontwikkelaar aan.
Het toegang krijgen tot de eigen gegevens vereist, zo blijkt, van patiënten een andere manier van denken over de eigen rol in het zorgproces omdat de online portalen hen ook beheerder maken van de eigen gegevens
E-healthportalen worden alleen goed gebruikt wanneer deze ook samen met gebruikers zijn ontwikkeld.
Gezamenlijke ontwikkeling en acceptatie van online portalen
E-healthportalen worden alleen goed gebruikt wanneer deze ook samen met gebruikers zijn ontwikkeld. Deze gebruikers zijn zowel zorgaanbieders/ zorgprofessionals als patiënten. In 2013 bleek dit nog een struikelpunt: ‘patiënten [werden] als belangengroep vaak niet betrokken bij portaalontwikkeling’.
De drie bestudeerde portalen geven op hun websites aan de interactie met patiënten op te zoeken. ‘We maken de onderdelen samen met ervaringsdeskundigen, hulpverleners en cliënten’.[19] Karify ‘ontwikkelt op basis van wetenschappelijke inzichten en toetst vernieuwingen bij de eindgebruiker, voor, tijdens en nadat deze realiteit worden. Ervaringen van patiënten en therapeuten informeren zo verbeterprocessen en genereren direct nieuwe onderzoeksvragen’. [20]
Het betrekken van patiënten op inhoud vinden ze daarbij moeilijker dan het betrekken van patiënten bij de interactie met de dienst, de toegankelijkheid. Alle drie portalen hebben een interface die doet denken aan bekende social media. Dit is om de toegankelijkheid van de programma’s te bevorderen.
De acceptatie van de online portalen heeft te maken met kenmerken van de patiënten, de betrokkenheid van patiënten tijdens de ontwikkeling van de portalen, maar ook de individuele kenmerken van zorgprofessionals, de cultuur en context waarbinnen deze portalen worden aangeboden.
De belangrijkste voorwaarde voor het gebruik van de portalen door patiënten is dat de zorgprofessional daadwerkelijk het nut en belang weet over te brengen aan zijn patiënt, zo blijkt uit de interviews. Vooral een goede combinatie van de online toepassing en face-to-face contact verhoogt het gebruik. Een geïnterviewde: ‘Het acceptatiepercentage en de therapietrouw zijn bij de ene behandelaar simpelweg hoger dan bij de ander’.
De ontwikkelaars meten en evalueren ook de acceptatie van de aangeboden ehealth-therapieën via de online portalen. Dit doen zij bijvoorbeeld via door het platform uitgezette vragenlijsten of door het bijhouden van het aantal afgeronde opdrachten. Deze cijfers geven een indicatie van de acceptatie van de ehealth-therapie.
We maken de onderdelen samen met ervaringsdeskundigen, hulpverleners en cliënten’
Overheidssteun
Overheid, patiëntorganisaties en zorgaanbieders zijn het met elkaar eens dat het gebruik van online portalen en het opschalen hiervan in de GGZ gestimuleerd moeten worden. Er is behoefte aan inzicht over welke vorm e-health het meest geschikt is (bijvoorbeeld wat betreft uitkomsten), en in hoeverre het gebruik van e-health door zorgaanbieders en patiënten geld bespaart.
Op 16 februari 2018 schreef de staatssecretaris van VWS in een brief aan de Tweede Kamer 50 miljoen euro als impuls in de digitale infrastructuur van de GGZ te willen investeren. In overleg met GGZ Nederland, patiëntenbelangenbehartiger stichting MIND en de Landelijke Vereniging van Vrijgevestigde Psychologen en Psychotherapeuten (LVVP), heeft VWS invulling gegeven aan een Versnellingsprogramma Informatie-uitwisseling Patiënt en Professional (VIPP) voor de GGZ. Op de VIPP GGZ-website staat hoe deze subsidie moet bijdragen aan: ‘het beter inzicht geven aan patiënten in hun gezondheid, eenduidigheid in verslaglegging, de uitwisseling van gegevens, het vergroten van de medicatieveiligheid en het stimuleren van e-health. Met deze regeling wordt een bijdrage geleverd aan het vergroten van de eigen regie van de patiënt over zijn of haar zorgproces, het verkorten van de wachttijden en het reduceren van administratieve lasten. Ook wordt een impuls gegeven aan sectoroverstijgende samenwerkingen’. [21]
De ontwikkelaars verwijzen op hun websites naar de beschikbaarheid van deze financiële middelen. Zo geeft Minddistrict aan dat zij ggz-instellingen kunnen helpen bij hun subsidieaanvraag op twee van de drie modules binnen de VIPP ggzregeling: patiënt & informatie en patiënt & e-health. Ook Karify en Therapieland bieden hulp om door zorgaanbieders gewenste ict-doelstellingen met VIPPfinanciering te realiseren en te zorgen dat deze voldoen aan de gestelde criteria.

Aandachtspunten voor inbedding van online portalen
Het inbedden van online portalen in de zorg genereert aandachtspunten en knelpunten, die we hieronder kort benoemen.
Gebrek aan standaardisatie als struikelblok
Het uitwisselen van gegevens, tussen een specifiek portaal en het epd van de zorgaanbieder, tussen de verschillende portalen, en zelfs binnen hetzelfde portaal wanneer gegevens via verschillende zorgaanbieders worden aangeboden, blijkt in de praktijk lastig. Het uitwisselen van gegevens tussen het epd of andere relevante zorginformatiesystemen en informatie verzameld via vragenlijsten van het portaal, is niet altijd mogelijk.
Tegen betaling kunnen ontwikkelaars wel koppelingen maken. Als een patiënt bijvoorbeeld echter bij verslavingskliniek Jellinek gebruik heeft gemaakt van Karify, en vervolgens behandeld wordt bij het Diaconessenziekenhuis en daar gebruik maakt van Therapieland, dan kunnen de data doorgaans niet van het ene naar het andere portaal overgeheveld worden. Er is nog weinig sprake van het gebruik van uniforme taal en homogene technische standaarden.
Eigenaarschap als discussiepunt
Zorgaanbieders, ontwikkelaars en patiëntvertegenwoordigers zijn met elkaar in gesprek over wie uiteindelijk eigenaar is van welke medische gegevens binnen de zorg en daarbuiten. Karify geeft hierover aan: ‘Er worden ook gegevens vanuit het epd in het dossier in het online portaal geplaatst. Natuurlijk hebben zorgverleners deze gegevens in hun organisatie nodig om goede patiëntenzorg te bieden. Maar die gegevens zijn gewoon van de patiënt. Dus moet je ze ook in een dossier van een patiënt plaatsen’.
Bij Karify is de patiënt dus eigenaar van de gegevens die vanuit de professional zijn aangeboden op het platform, ook als deze gegevens afkomstig zijn uit het medisch dossier dat door de arts is aangelegd. Niet alleen de zorgprofessional of zorgaanbieder, maar ook de gebruiker sluit hiervoor een overeenkomst met Karify af. De discussie over eigenaarschap van medische gegevens is complex. Niet alleen de patiënt, maar ook de andere spelers binnen het gehele e-healthproces zijn erbij betrokken en het is niet direct evident wie de ‘eigenaar’ is van de data. In plaats van eigendom kan ook beter worden gesproken van zeggenschap over de data. Patiënten, zorgverleners en zorginstellingen hebben alle drie verschillende zeggenschapsrechten.
De patiënt mag gegevens inzien en laten verwijderen. De zorgverlener bepaalt welke gegevens worden vastgelegd in een medisch dossier. De zorginstelling moet de gegevens zorgvuldig beveiligen en is eigenaar van de informatiedragers en – systemen. In de praktijk gaat het dus niet zo zeer over wie een bepaald gegeven bezit, maar wie iets te zeggen heeft over de toegankelijkheid van die gegevens en de wijze waarop de informatie toegankelijk is. Ook bij Therapieland bouwen patiënten hun eigen dossier op. Hierin kunnen ze teruglezen wat ze tot dan toe hebben gedaan. Patiënten kunnen hun dossier downloaden en hebben zelf de keuze om dit dossier vervolgens te delen met andere partijen.
Een respondent: ‘Als een behandelaar je uitnodigt voor ons portaal behoud je voor de rest van je leven toegang tot je gegevens. Zo kun je, als bepaalde problematiek later optreed, alle informatie weer inzien, net zoals in een boek eigenlijk. Dan is het alsnog wel mogelijk dat je zegt: ik nodig mijn nieuwe behandelaar uit. Die kan dan ook meekijken’. De nieuwe behandelaar kan uitgenodigd worden om mee te kijken, maar koppeling met een nieuw medisch dossier van deze behandelaar blijft lastig. Voor zowel Karify als Therapieland geldt dat de patiënten toegang behouden tot hun gegevens, ook wanneer er geen sprake meer is van een behandelrelatie.
Als een behandelaar je uitnodigt voor ons portaal behoud je voor de rest van je leven toegang tot je gegevens.
Digitale inclusie en personalisatie voorwaarde
De onderzochte portalen proberen allen om op het gebied van taalgebruik, moeilijkheidsgraad en vormgeving een brede toegankelijkheid te realiseren.
Karify houdt bijvoorbeeld rekening met laaggeletterdheid van gebruikers en probeert de laagdrempeligheid van de interventies en monitoringsinstrumenten te verlagen door waar mogelijk visueel te werken. Minddistrict biedt online interventies aan die zijn geoptimaliseerd voor mobiel gebruik. Hierdoor zijn de modules makkelijk toegankelijk wanneer en waar patiënten dit willen, mits internet beschikbaar is.
Het is niet noodzakelijk dat een portal exact aansluit bij de individuele patiënt, als deze maar toegankelijk is voor een brede patiëntengroep, zo geven de ontwikkelaars aan. ‘Zowel de behandelaar als de cliënt kunnen het behandeltraject vormgeven. Wanneer een cliënt bepaalde dingen al lang weet of als iemand al op een hoger niveau is, dan kan deze onderdelen overslaan en iets anders wel gebruiken. Het juist niet zo rigide inbouwen van een platform is belangrijk. Zo wordt de eigen regie hoger en de aansluiting bij de cliënt makkelijker’.
Het nadeel van creëren van brede toegankelijkheid is volgens de ontwikkelaars dat vooral hoogopgeleide patiënten het platform niet aantrekkelijk vinden, zo koppelen behandelaren terug. Portalen proberen hier op in te spelen, bijvoorbeeld door verdiepingsinformatie aan te bieden. Het op maat aanbieden van een portaal gebeurt op basis van de keuzes die behandelaren en patiënten maken. Behoeften verschillen duidelijk onder patiënten, zo blijkt uit de interviews.
Zo gaf een patiënt aan dat zij, met haar kennis, de informatie en interventies aangeboden op het portaal te basaal vond. Ze had behoefte aan verdere verdieping. Een andere patiënt gaf juist aan dat de filmpjes, toon, voorbeelden en opdrachten goed aansloten bij haar leefwereld. Hieruit blijkt dat het op maat aanbieden van online portalen als belangrijk wordt ervaren door patiënten, maar dat dit in de praktijk nog niet altijd lukt.
Online portalen en eigen regie op gezondheid
Tot dusver ging het vooral over beloftes en obstakels die ontwikkelaars, zorgprofessionals en patiënten zien in het gebruik van online portalen. Deze sectie gaat dieper in op hoe online portalen patiënten helpen te participeren in het eigen zorgproces en regie te nemen over de eigen gezondheid. Het spectrum van aandoeningen is daarbij divers en de intensiteit van klachten varieert. Ook verschillen patiënten onderling in genoten opleiding, culturele achtergrond, leeftijd et cetera. De online portalen proberen deze hele diverse populatie te voorzien van digitale hulpmiddelen.
Zelfstandigheid in het maken van keuzes
Regie kunnen nemen over de eigen gezondheid is een belangrijke waarde binnen de ggz. Zowel patiënten en professionals als ontwikkelaars onderschrijven dit. Uit interviews met ontwikkelaars blijkt dat zij vooral kijken hoe ze gebruikers kunnen motiveren en activeren om zelf keuzes te maken die bijdragen aan de behandeling. ‘Wij zijn dagelijks aan het nadenken: leuk deze informatie, maar wat gaat de patiënt nu echt helpen om zelf aan de slag te kunnen. In sommige fases van het traject lukt dat niet, dan helpt een psycholoog jou. Voor mij is eigen regie dat je zelf keuzes kan maken’.
De online portalen die in dit rapport worden genoemd spelen hier al op in, door af te stappen van het overwegend passieve beeld van de ‘zorgconsument’ als afnemer van informatie en diensten.
Vaardigheden cruciaal
Een ontwikkelaar zei: ‘Voor mij is eigen regie dat de persoon zelfstandig aan de slag kan onder de voorwaarde dat diegene de vaardigheden heeft aangeleerd om dat te kunnen. Om zomaar iemand iets te laten doen, dat werkt niet’. Zelf kunnen kiezen vereist vaardigheden en dat onderschrijven ook de patiënten. Verschillende patiënten gaven daarbij aan dat deze vaardigheden kunnen variëren bij de verschillende functionaliteiten van een online portaal (informeren, communiceren, monitoren en interveniëren).
Een patiënt kan bijvoorbeeld wel de vaardigheden hebben om informatie te (her)lezen om een faceto-face consult beter te begrijpen, maar misschien niet om zelf zijn stemming te monitoren en op te slaan in het systeem. Of andersom, een patiënt kan wel omgaan met het monitoren of veranderen van gedrag, simpelweg door het te doen, maar minder met de getoonde informatie die feedback geeft op het gedrag, want ‘dat snap ik toch niet’. Om zelf keuzes te kunnen maken moeten patiënten de vaardigheid hebben met de online portalen om te gaan, in de praktijk is dat niet altijd het geval.
Gereedschapskist voor professionals
Ook als een patiënt wel de vaardigheden heeft om zelf keuzes te maken, blijken er al veel keuzes voor hem of haar te zijn gemaakt. Behandelaars maken keuzes wat betreft het aanbod van informatie, interventies en soms ook monitoringsinstrumenten. Zoals een ontwikkelaar verwoordt: ‘behandelaren krijgen een ‘gereedschapskist’ met verschillende modules aangereikt’. Zij kunnen vervolgens kiezen welke modules het beste kunnen worden ingezet in de behandeling van hun patiënten.
Ontwikkelaar bepaalt aanbod informatie
Ook ontwikkelaars maken keuzes over welke informatie en de wijze waarop deze wordt aangeboden. Zoals één van de geïnterviewden aangaf: ‘Mensen lezen niet graag. Als je alles via multimedia aanbiedt, dan werkt dat veel prettiger. Ook in korte, hapklare brokken. […] We werken ook met animaties en infographics om het simpel uit te leggen. Niet simpel als in kindertaal, maar gewoon een simpele manier om cognitieve processen, psychologische methoden uit te leggen’. Deze keuzes zijn niet in samenspraak met de individuele patiënt gemaakt.
De ontwikkelaars van de portalen geven wel aan dat hun informatie door zorgprofessionals geschreven of gecontroleerd is en in samenspraak met experts en ervaringsdeskundigen. Zowel Karify als Therapieland maken gebruik van analyses en (zelflerende) algoritmen om patiënten van ‘het juiste’ aanbod te voorzien, bijvoorbeeld in de zelfhulpprogramma’s die patiënten te zien krijgen. Karify gebruikt voorspellende algoritmen om informatie te personaliseren. Ze gebruiken algoritmen om te bepalen welke vorm en welk niveau van informatie relevant is om aan te bieden. Therapieland geeft aan geen klantprofiel te maken met behulp van algoritmen. Wel ontwikkelt Therapieland programma’s voor verschillende klantprofielen.
Zo is er bijvoorbeeld een programma Depressie CGT, maar ook een programma Somberheid. Het is vervolgens aan de behandelaar om een goede match te zoeken tussen de klachten van de patiënt en de zwaarte van het programma. Patiënten bepalen hoe zij informatie aangeboden krijgen (geschreven, gesproken en/of geanimeerd), en van welk niveau het informatieaanbod is.
Empoweren
De keuzes die we zelf kunnen maken in de online portalen lijken dus beperkt. Maar, zo geven ontwikkelaars aan, door het gebruik van de online portalen zullen zorgprofessionals patiënten ‘empoweren’ in het maken van eigen keuzes.
Ze geven patiënten het vertrouwen dat ze zelf via online portalen kunnen omgaan met hun eigen gegevens. Ook krijgen patiënten wanneer mogelijk de vrijheid om zelf te bepalen of ze alle onderdelen van de aangeboden modules in de online portalen uitvoeren, en hoeveel tijd zij hier voor nemen. Daarnaast krijgen patiënten meer zeggenschap over met wie zij deze gegevens willen delen, ook als het om de eigen behandelaar gaat.
In hoeverre patiënten zich hierdoor empowered voelen is minder duidelijk. Uit wetenschappelijke literatuur over inzage van persoonlijke medische dossiers blijkt dat patiënten het gevoel hebben dat toegang tot hun dossier hun empowert in de zin dat zij positief zijn over het gebruik van een eigen persoonlijke dossier dat inzage geeft in de medische gegevens die zijn opgeslagen in het dossier van de behandelaar. Dat geldt ook voor de kwaliteit van de informatie in deze dossiers.
Ook als een patiënt wel de vaardigheden heeft om zelf keuzes te maken, blijken er al veel keuzes voor hem of haar te zijn gemaakt.
Regie over eigen gegevens
Online portalen bieden zorgprofessionals en patiënten de mogelijkheid om digitaal meer te communiceren over de patiëntgegevens. Respondenten geven aan dat die gegevens bijvoorbeeld zijn: de informatie die je invult op vragenlijsten, maar ook de feedback die je ontvangt van een hulpverlener of van het systeem in de vorm van visualisaties wanneer er sprake is van monitoring.
Zo meldt de website van Karify: ‘Bij Karify beschik je over een eigen dossier. In je dossier kun je medische informatie bewaren. Bijvoorbeeld een verwijsbrief, een behandelplan of een röntgenfoto. Je bepaalt zelf of je deze medische gegevens voor jezelf houdt, of dat je deze deelt met je zorgverlener’. [22]
Communicatie over gegevens
Informatie over welk type gegevens door de dienst zelf worden verzameld is summier terug te vinden in de gebruikersovereenkomsten of privacy policies. Het is niet altijd even duidelijk wat er met de gegevens gebeurt die worden uitgewisseld, bijvoorbeeld via de chatfuncties die zijn verbonden aan de online portalen, en welke regie patiënten hierover hebben. Zo verzamelt de Minddistrict app gegevens om diensten te kunnen leveren, onderhouden en verbeteren. ‘We gebruiken deze gegevens ook om gepersonaliseerde inhoud aan u te leveren, zoals inzichten, tips en suggesties voor relevante sessies’. [23]
Deze gebruikersgegevens omvatten ‘emotie en intensiteit’, de omschrijving van een situatie, en foto’s. Karify’s chat-app geeft niet expliciet aan welke gegevens worden vastgelegd, maar wel dat de gegevens – zowel tekst als bestanden – streng beveiligd zijn en volledig zijn geïntegreerd in de Karify web-applicatie. Ook Therapieland maakt gebruik van een berichtenfunctionaliteit. In de gebruikersvoorwaarden worden gebruikers erop gewezen welke data door Therapieland worden beheerd. Wanneer patiënten deze gegevens willen vernietigen kunnen zij dat bij Therapieland en bij de behandelaren aangeven.
De online portalen communiceren explicieter over het eigenaarschap van de gegevens dan over de gegevens die zij zelf verzamelen. Zo zegt de website van Karify:
- U bent de eigenaar van uw data. Wij publiceren of verkopen deze data niet.
- Alle verkregen toegang tot uw informatie is inzichtelijk. Deelt u uw gegevens, dan weet u met wie deze gedeeld zijn.
- Karify maakt gebruik van algoritmes om te voorspellen welke informatie relevant voor u is. Dit gebeurt zonder dat onze medewerkers inzage hebben in uw gegevens.[24]
Karify legt hiermee nadrukkelijk de regie voor toegankelijkheid van de gegevens en de wijze waarop de informatie toegankelijk is bij de patiënt.
Inzien en delen van gegevens
Voor alle drie onderzochte portalen geldt dat inzage van het eigen medisch dossier, dat is aangelegd door de professional, niet altijd mogelijk is op het online portaal. Koppeling met het medisch dossier van een patiënt of met de zelf ingevulde ROMvragenlijsten vereist maatwerk. Hiervoor moeten zorgaanbieders de ontwikkelaars extra betalen.
Onderzoek van M&I partners ondersteunt de bevinding dat inzage in het eigen medisch dossier beperkt is. ‘Inzage in gegevens betreft voornamelijk inzage in de persoonsgegevens, het zorgplan en verslaglegging. In mindere mate in medicatie en onderzoeksresultaten’. Het toevoegen van door de patiënt zelf verzamelde gegevens via een andere app is nog minder ingebed. Patiënten kunnen via de online chat of in face-to-face gesprekken wel hun zelfmetingen communiceren, maar van een directe koppeling met het online portaal is geen sprake.
Volledige integratie van de chat-app in de webapplicatie, zoals beschreven in de vorige paragraaf, zegt dus wel iets over de beveiliging van de gegevens, maar niet in hoeverre gegevens verzameld via ‘externe’ apps ook daadwerkelijk gekoppeld kunnen worden aan het eigen online dossier. Niet alleen het uitwisselen van gegevens met zorgprofessionals, maar ook met derden is een belangrijk punt binnen de online portalen.
Zo biedt Therapieland de mogelijkheid om familie, vrienden en/of mantelzorgers toegang te bieden tot een gedeelte van het online portaal van de patiënt. ‘Ook kunnen mensen praten met mensen uit hun sociale omgeving [zoals een partner, buurman, buurvrouw, of een kennis]. Zij kunnen uitgenodigd worden om een eigen programma te volgen […] waardoor zij allerlei dingen kunnen leren over de problemen waar de patiënt tegenaan loopt’.
Therapieland geeft derden dus geen inzage in het medische dossier, maar wel inzage in het ziektebeeld van de patiënt. Dit gebeurt alleen wanneer de patiënt deze personen hiertoe uitnodigt.

Beïnvloeding van gezond gedrag en eigen gezondheid
De gebruiker van een online portaal blijkt maar beperkt zelf keuzes te kunnen maken over vormgeving en niveau van informatie, maar krijgt wel handvatten om zelf regie te nemen over het delen van gegevens. In deze sectie gaat het over de vraag of de patiënt voldoende in staat wordt gesteld om de mentale gezondheid te verbeteren.
Snelle feedback prettig, goede afspraken nodig
Sommige patiënten ervaren het als prettig dat zij via online chats hun gevoelens en gedachten direct kunnen delen met de behandelaar. Een patiënt had er baat bij dat zij zo haar eigen feedback op gemaakte opdrachten snel kon communiceren naar haar psycholoog via de beveiligde appfunctie. Voorwaarde voor patiënten is wel dat de terugkoppeling niet te lang op zich laat wachten en dat er concrete aanknopingspunten zijn voor gedragsverandering. Digitale communicatie werkt voor elke patiënt weer anders.
Juist voor die patiënten die niet makkelijk gevoelens onder woorden weten te brengen, zorgt het gebruik van digitale communicatie voor een gevoel van afstand en een gebrek aan inleving. ‘Soms is iets lastig om uit te leggen, en dan willen ze je daarbij helpen, en dan walsen ze eigenlijk over je verhaal heen’.
Ook het aantal communicatiemomenten en de timing ervan zijn cruciale elementen bij het accepteren van digitale communicatie. ‘Je hebt niet echt een interactie om de eenvoudige reden dat je niet direct antwoord krijgt. Als je er een keer zwaar doorheen zit, en je denkt, laat de wereld maar ontploffen met mij erbij, dan zijn we er van af, dan krijg je niet direct een antwoord. Online vind ik dat moeilijk’.
Face-to-face contact werd door deze patiënten ervaren als beter passend in het eigen gezondheidsproces om daadwerkelijk ook verandering van gedrag te realiseren. Maar bij een patiënt die de chatfunctie als een dagboek gebruikte werd dit juist een belangrijk onderdeel van het gesprek in de behandelkamer.
Het maakte communicatie over ervaren problematiek in dit geval makkelijker. Digitale communicatie wordt door elke patiënt anders ervaren, en er zullen dus goede afspraken moeten zijn tussen de behandelaar en de patiënt over de wijze waarop het online portaal wordt gebruikt en op welke termijn patiënten feedback kunnen verwachten.
Monitoren werkt niet altijd
Bijhouden van leefstijl en gedrag door het stellen van vragen en bieden van visualisaties van het eigen gedrag is ook in de ggz een veel ingezet hulpmiddel om patiënten te helpen een betere ervaren gezondheid te bereiken. Het gebruik van een app die bijhoudt wanneer en waardoor gebruikers in een psychose belanden hielp een patiënte om meer inzicht te krijgen in haar dissociaties. [25]
Door middel van notificaties en monitoringsvragen kon de patiënte haar eigen gevoelens bijhouden en hierop terugkijken. ‘Het helpt dat je een bericht krijgt en begint te denken: wat zijn mijn gevoelens nu, en wat ben ik aan het doen? Dat je voor een moment stopt. Reflectie op lichamelijk welbevinden werkte voor deze patiënte niet altijd positief. ‘Er was één vraag: heb je pijn? En dan dacht ik: nee, ik heb geen pijn, waarom zou ik pijn hebben? Dan reflecteer je op je lichaam en denk je: ik voel een subtiel pijntje ergens. Op een schaal van één tot tien is het dan geen tien, maar toch denk je: het is goed om op je lichaam en gevoel te reflecteren’.
We zien hier hoe het continu monitoren van gedrag zorgt voor een doorlopende reflectie op het ziektebeeld, terwijl de patiënte ook met andere dingen bezig wil zijn. Een andere patiënte beleefde de visualisatie van gegevens in de vorm van rapportcijfers over haar stemming als confronterend. ‘Als je elke dag een cijfer geeft aan hoe slecht je je voelt, dan is het niet heel leuk om elke keer een heel laag cijfer in te vullen. (…) Ik vond het elke dag weer confronterend om daarover na te moeten denken. Ik moest een cijfer invullen en aangeven wat positief en negatief was geweest die dag. Nadenken over iets positiefs terwijl het er niet is, is heel naar. En nadenken over iets negatiefs is ook heel naar’.
Het terugzien van al die cijfers gaf de indruk dat er geen verbetering was. Dit betekent dat visualisaties van zelf bijgehouden gezondheidsgegevens niet altijd leiden tot een (ervaren) verbetering in gezond gedrag.
Interventies niet altijd op maat
Online portalen bieden therapeutische modules vanuit de zorgaanbieder. Bij één patiënte sloot de aangeboden therapie goed aan bij haar belevingswereld en gewenste wijze van interactie. ‘Ik heb bijvoorbeeld heel erg angst gehad om naar de supermarkt te gaan. En daar was ook iemand, een van die personen in dat filmpje, die had dat ook. Die heeft toen uitgelegd hoe het met haar beter ging. Dat heb ik eigenlijk meteen uitgeprobeerd, en ik moet zeggen dat ik daar heel snel resultaat van had’.
Ze moest experimenteren met nieuwe vormen van sociale interactie die haar kennis brachten en zelfverzekerdheid gaven. Bovendien stelde het programma de patiënte in staat haar eigen tempo te volgen. Als ze enthousiast was over de geboekte progressie, kon ze direct doorgaan met de volgende opdracht. Op die manier is flexibiliteit in het gebruik ingebouwd in de technologie.
Tegelijkertijd gaven patiënten aan dat ze moeite hadden met het accepteren van de interventies en de wijze waarop deze hun gedrag proberen te beïnvloeden. De gegevens die beschikbaar werden gesteld tijdens de online interventies werden gezien als basaal en te simpel. Eén patiënt had al vaker vergelijkbare therapieën doorlopen en zag geen meerwaarde in de online module. Ze zocht meer verdieping dan online geboden werd.
Een andere patiënt gaf aan dat de online behandeling een gevoel van afzondering en eenzaamheid creëerde - in haar eentje op haar kamer, kijkend naar haar computerscherm. Het aansluiten van interventies op de behoeftes van de patiënt blijkt in deze gevallen een belangrijke voorwaarde voor het stimuleren van gedragsverandering. Dit wordt ook bevestigd in wetenschappelijke studies, zoals die van Archer, naar het gebruik van persoonlijke medische dossiers.
Kijken naar je digitale zelf
Uit de interviews blijkt ook dat het gebruik van digitale zelfmonitoring en zelfmeting patiënten de mogelijkheid geeft continu en met meer afstand te reflecteren over hun mentale of fysieke staat. Hierdoor leren zij het eigen gedrag aan te passen. Eén patiënt vond het minder confronterend om haar gewicht later terug te zien en bij te houden op de website, dan het moment zelf waarop zij gewogen werd op de weegschaal.
Digitaal monitoren biedt dus de mogelijkheid mentale en fysieke fenomenen van een grotere afstand te bekijken, waardoor met minder emotie op die fenomenen gereageerd kan worden. Een patiënt vertelde bepaalde dingen via de chatfunctie wel aan haar behandelaar die ze anders niet aan hem zou hebben verteld. Voor gemotiveerde mensen, bij wie de technologie aansluit op hun cognitieve vermogens en leefwereld, kan een online portaal bijdragen tot een succesvolle gedragsverandering. Afstand tussen de persoon die reflecteert en zijn of haar waargenomen fysieke of mentale staat zou ook de actiebereidheid om het gedrag aan te passen kunnen verlagen.
De mate waarin iemand een gekwantificeerde weergave van fenomenen als echte representatie voor zichzelf als persoon ziet, kan verschillen. Juist vanwege hun aandoening kunnen patiënten bijvoorbeeld de bereidheid missen om hun aandoening of conditie te willen meten en kwantificeren, de gegenereerde gegevens als ‘niet van hen’ zien of zich niet in de gevisualiseerde gegevens herkennen, en hierdoor de motivatie missen om iets met hun online gegevens te gaan doen.
Uit de meta-review van Jilka blijkt ook dat het gebruik van online inzage van eigen gegevens niet automatisch leidt tot een statistisch significante verandering in gedrag of klinische uitkomst. Het gebruik in de praktijk, zo stellen zij, moet worden geëvalueerd en de implementatie verbeterd.
Conclusie
De online portalen in de ggz laten zien hoe blended care en een goede afstemming tussen behandelaren en patiënten kan bijdragen aan een ervaren regie over het eigen gezondheidsproces bij sommige patiënten. Wat werkt en voor welke patiënt moet zich nog uitkristalliseren. Dit vergt meer onderzoek naar de effectiviteit van de online portalen voor gedragsverandering en de evaluatie van het gebruik in de praktijk.
Binnen de relatief afgebakende setting van de GGZ kan men verder werken aan evidence-based interventies, waarbij goede kwaliteit van de data en betekenisvolle analyse van belang zijn. Daarbij werkt men gezamenlijk aan goede privacy en veiligheid van de uitwisseling van data, maar zal met name de patiënt ondersteund moeten worden bij nemen van goede beslissingen over het verder delen van de data met derden. Dit ligt extra gevoelig wanneer er (onbewust) wordt gedeeld buiten het vertrouwde zorgdomein.
Meer lezen?
Bronnen:
[7] Kamerstukken II 2017/2018 Kamerbrief e-health en gegevensuitwisseling in de ggz, 16 februari 2018 Kenmerk 1293405-173151-CZ
[8] We zijn ons ervan bewust dat binnen de ggz, maar ook binnen andere zorgomgevingen, cliënt de gangbare term is in plaats van patiënt. In verband met consistie spreken we in dit rapport van patiënt, maar kan cliënt gelezen worden waar van toepassing.
[9] https://www.karify.com/nl/clientenportaal/. Website geraadpleegd oktober 2018
[10] https://www.karify.com/nl/waarom-karify/. Website geraadpleegd oktober 2018
[11] https://www.minddistrict.com/nl-nl/over-minddistrict . Website geraadpleegd oktober 2018
[12] idem
[13] https://www.therapieland.nl/zorgaanbieder/. Website geraadpleegd oktober 2018
[14] https://www.therapieland.nl/zelfhulp/. Website geraadpleegd oktober 2018
[15] https://www.therapieland.nl/zorgaanbieder/. Website geraadpleegd oktober 2018
[16] https://www.minddistrict.com/nl-nl. Website geraadpleegd oktober 2018
[17] https://www.therapieland.nl/over/team/, Website geraadpleegd oktober 2018
[18] https://www.minddistrict.com/nl-nl/blog/werkt-ehealth-wel-dokter-ehealth-geeft-antwoord, Website geraadpleegd oktober 2018
[19] https://www.minddistrict.com/nl-nl/ehealth-platform Website geraadpleegd oktober 2018
[20] https://www.karify.com/nl/onderzoek/ Website geraadpleegd oktober 2018
[21] https://www.ggznederland.nl/themas/vipp-ggz Website geraadpleegd september 2018
[22] https://www.karify.com/nl/vogelvlucht-client/dossier/ Website geraadpleegd januari 2019
[23] https://www.minddistrict.com/nl-nl/privacybeleid-app Website geraadpleegd oktober 2018
[24] https://www.karify.com/nl/gebruikers/ Website geraadpleegd oktober 2018
[25] Bij dissociaties ervaren patiënten een gebrek aan connectie met zichzelf. Patiënten hebben een gebrek aan gevoel voor tijd, gedachten en gevoelens zijn minder helder, en de herinnering aan ervaringen kan vertekend zijn. ‘Dissociatie wordt in de psychiatrie gedefinieerd als een verstoring van de normaal gesproken geïntegreerde functies van bewustzijn, geheugen, identiteit, of waarneming van de omgeving. Een ander definitie (Hilgard) beschrijft dissociatie als het verschijnsel dat de continuïteit van de persoonlijke ervaringen en gedragingen is verminderd of verbroken.’ Zie: https://hulpgids.nl/informatie/ziektebeelden/dissociatievestoornissen/