Persoonlijke gezondheidsomgevingen: data in beheer
In dit artikel bekijken we de opkomst van persoonlijke gezondheidsomgevingen. Dat zijn apps en websites die patiënten en (zorg)consumenten om allerlei gezondheidsgegevens te verzamelen, beheren en delen.

Dit artikel is een bewerking van een hoofdstuk uit het rapport 'Gezondheid centraal'.
Vanaf 1 januari 2020 moeten patiënten via hun persoonlijke gezondheidsomgeving op een veilige manier kunnen communiceren met de zorginformatiesystemen van zorgaanbieders, en zo de eigen gezondheidsgegevens op één plek verzamelen en beheren.
Persoonlijke gezondheidsomgevingen, ofwel PGO’s zijn een alternatief voor de verplichte aansluiting op het Landelijk SchakelPunt (ook bekend als het landelijk epd) dat in 2011 in de Eerste Kamer geen doorgang kreeg. De PGO’s zetten patiënten centraal in de verzameling en uitwisseling van gegevens over de eigen gezondheid. In deze PGO’s worden verschillende soorten informatie over gezondheid, bijvoorbeeld over behandelingen, onderzoekuitslagen of data zelfgemeten met apps en wearables, bij elkaar gebracht in een soort persoonlijke datakluis. PGO’s moeten ervoor gaan zorgen dat Nederlandse burgers grip kunnen houden op hun eigen gezondheidsgegevens, van geboorte tot dood.
In het rapport Digitale gezondheidsregie: meer gegevens, meer grip (Niezen & Verhoef, 2018) beschreef het Rathenau Instituut het MedMij programma waarin afspraken zijn geformuleerd voor veilige uitwisseling van gezondheidsgegevens tot en met december 2017. In 2011 waren gebrek aan waarborgen in de bescherming en beveiliging van de gegevens(uitwisseling) aanleiding voor de Eerste Kamer om niet in te stemmen met de voorgestelde wet- en regelgeving rondom een landelijk epd. Het MedMij-programma is mede op basis van de nieuwe wet Wabvpz tot een afsprakenstelsel gekomen dat deze waarborgen wel biedt.
Echter, zo bleek uit dit onderzoek, de gegevensuitwisseling zit (technisch) ingewikkeld in elkaar en vraagt niet alleen om centrale afspraken (zoals het MedMij-afsprakenstelsel), maar ook om decentrale afspraken en samenwerkingen om gegevensuitwisseling tussen PGO’s van burgers en medische dossiers van verschillende zorgaanbieders en het koppelen met apps mogelijk te maken. Het bleek bovendien dat de aandacht van de PGO-ontwikkelaar vooral uitging naar (chronische) patiënten. Dat riep de vraag op in hoeverre de PGO’s aan zullen sluiten bij de behoeften van gezonde of de diverse groepen (kwetsbare) mensen (Niezen & Verhoef, 2018).
Dit artikel geeft een korte update van de regelgeving en afspraken rondom MedMij. Vooral hoe het gebruik van PGO’s er in de praktijk uit zal zien, is onderzocht en drie PGO’s (in ontwikkeling) worden beschreven: Philips VitalHealth PGO (Philips PGO), Patients Know Best (PKB) en Vital10. Om de discussie en ontwikkelingen van deze PGO’s in kaart te brengen is gebruik gemaakt van wetenschappelijke literatuur, beleidsteksten, relevante sociale media en websites, nieuwsbrieven van relevante initiatieven, de bevindingen uit de workshop ‘Digitale gezondheidsregie voor burgers’ in mei 2018, en semigestructureerde interviews met PGO-ontwikkelaars en betrokkenen bij het MedMij-afsprakenstelsel.
Wat bieden deze digitale gezondheidsdatadiensten aan? Wie zijn betrokken bij de ontwikkeling en het gebruik? Welke verantwoordelijkheden hebben burgers, zorgverleners en PGO-ontwikkelaars als het gaat om het delen van gegevens en de verkregen inzichten in de eigen gezondheid? Wat levert het volgens betrokkenen op? Vervolgens komen aandachtspunten aan de orde voor het gebruik in de praktijk van het delen van data en de eigen regie op gezondheid.
Het MedMij programma werkt aan regels die het voor patiënten mogelijk maken om de eigen gezondheidsgegevens, die op verschillende plekken bewaard worden, in één volledig overzicht (een persoonlijke gezondheidsomgeving, PGO) digitaal te bekijken, te beheren en veilig te delen met zorgverleners, waar en wanneer zij willen.
Wat doen persoonlijke gezondheidsomgevingen?
Een PGO brengt persoonlijke informatie van een burger over gezondheid, die verdeeld is over verschillende plekken in één centrale omgeving - een app of website - bijeen. De gebruiker kan daarmee zijn gezondheidsgegevens veilig en betrouwbaar beheren en delen. Het gebruik van PGO’s zet patiënten centraal in het eigen zorgproces (Bierma & Heldoorn, 2013).
Commerciële partijen ontwikkelen deze PGO’s, die ook gekoppeld moeten kunnen worden aan de verschillende epd’s / medische dossiers bij de verschillende medische en diagnostische centra en apotheken én met de gegevens die burgers zelf meten met bijvoorbeeld wearables (of bijhouden met apps). De meeste van deze persoonlijke datakluizen zijn nog volop in ontwikkeling, sommige worden al gebruikt (zoals PKB) en andere zullen naar verwachting begin 2019 op de markt komen.
Apps en websites die door patiënten en (zorg)consumenten gebruikt worden om allerlei gezondheidsgegevens te verzamelen, beheren en delen worden een persoonlijke gezondheidsomgeving (PGO) genoemd. Een PGO is een levenslang online hulpmiddel voor patiënten om grip te houden op hun eigen gezondheidsdata: van behandeling tot medicatie, onderzoeksuitslagen en inentingen.
Een PGO verschilt op vijf fundamentele punten van een online portaal.
- Verzamelt digitale gegevens die verspreid opgeslagen liggen over verschillende zorgverleners. Van diëtist tot medisch specialist en tandarts. ‘U kunt deze gegevens niet alleen bekijken, maar ook beheren, delen en er informatie aan toevoegen’.
- Een PGO is niet gebonden aan een zorginstelling en mensen kunnen dus zelf kiezen.
- Zorgt ervoor dat we onze gegevens te allen tijde bij de hand hebben en mee kunnen nemen, waar en wanneer we willen. Burgers zijn dan ook zelf verantwoordelijk voor hun PGO en niet de medische professionals. Die laatsten zijn verantwoordelijk en verplicht tot het bijhouden van een medisch dossier binnen de instelling waar zij werkzaam zijn.
- Een PGO is ook de verzamelplaats voor zelf-gegenereerde gezondheidsgegevens: dagboek, moodmeter, hardloopapp, stappenteller, enz. Die gegevens kunnen via MedMij ook veilig en betrouwbaar met de zorgverlener worden gedeeld omdat ze van belang kunnen zijn voor de behandeling (respondent 15).
- Als de gegevens in een PGO bij elkaar gebracht zijn, kunnen gebruikers deze ook zelf gebruiken. Zo kan een compleet overzicht van de eigen medicatie mogelijkheden bieden voor een app die op interacties test, bijvoorbeeld wanneer de gebruiker een nieuw medicijn krijgt. Het gaat niet allen om inzage van eigen gegevens, maar ook om het gebruik van deze gegevens voor de eigen gezondheid (respondent 15).
PGO’s kunnen bijvoorbeeld dubbele diagnostiek of gemiste diagnoses voorkomen. Ontwikkelaars en overheid verwachten dat burgers met een PGO actief deelnemen aan de eigen zorg, en proactief en preventief werken aan de eigen gezondheid, onder andere door zelf gegevens over de eigen gezondheid te genereren, en op basis van deze gegevens beslissingen te nemen over het eigen zorgproces en de eigen gezondheid.
PGO’s nader bekeken
Philips VitalHealth PGO (Philips PGO), Vital10 en Patients Know Best (PKB) zijn drie voorbeelden van PGO’s (in ontwikkeling). Net als bij de online portalen en de health apps verschillen de accenten en gebruiken ontwikkelaars eigen bewoordingen om hun PGO te beschrijven (zie Tabel).
Tabel: Bestudeerde persoonlijke gezondheidsomgevingen
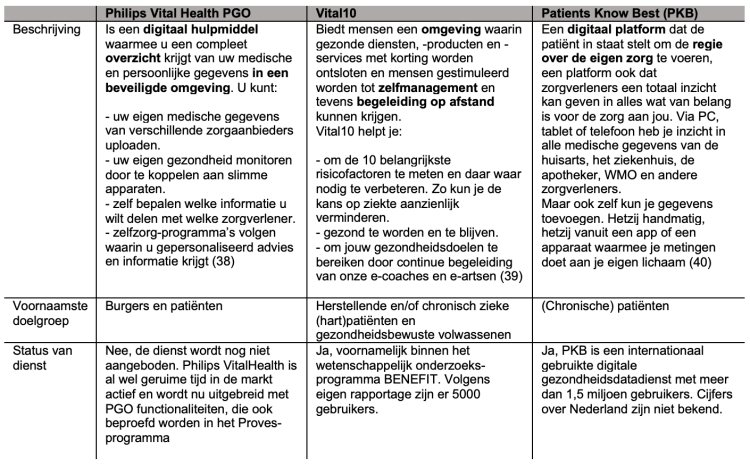
De drie PGO’s zijn in verschillende stadia van ontwikkeling. Philips PGO) wordt nog niet commercieel aangeboden. Vital10 wordt op dit moment aangeboden aan mensen met (een verhoogd risico op) cardiometabole aandoeningen (o.a. hart- en vaatziekten en diabetes) en mensen die antistollingsmiddelen gebruiken. De dienst wordt gekoppeld aan de Persoonlijke GezondheidsCheck van kennisinstituut NIPED en is onderdeel van het onderzoeksprogramma BENEFIT, gesubsidieerd door ZonMW en de Hartstichting. Vital10 wordt hierdoor in een publiek-private samenwerking geïmplementeerd, geëvalueerd en doorontwikkeld én is aangemeld voor MedMij-certificering. PKB wordt reeds ingezet als patiëntenplatform, bijvoorbeeld bij Reumazorg Zuid West Nederland (RZWN), en verbindt hiermee de verschillende zorginstanties betrokken bij reumazorg.
In maart 2018 stonden in de Digitale Zorggids 13 PGO’s aangemeld, waaronder PKB. Van deze 13 staan slechts 6 nog op de huidige lijst (8 oktober 2018). Van de originele lijst is één PGO inmiddels failliet (Patiënt1) en de andere 6 PGO’s zijn vervangen door andere software-leveranciers nl.: CarenZorgt, Drimpy, Halza, Med2Mob, Quli, en Samen1Plan.
Ten tijde van de selectie van de drie PGO’s voor ons onderzoek (winter 2017) hebben we gekeken in hoeverre de digitale gezondheidsdatadiensten als doelstelling hadden de PGO voor een breed publiek toegankelijk te maken. Dat betekent dat zogenaamde ‘bewuste consumenten’ doelgroep zijn en de PGO zich niet specifiek richt op een doelgroep als langdurig of chronisch zieken of een regio. Geen van de drie bestudeerde PGO’s werd in oktober 2018 in de Digitale Zorggids, een reviewsite voor de Nederlandse gezondheidszorg van Patiëntenfederatie Nederland, aangemerkt als PGO. Philips PGO en PKB worden binnen de Digitale Zorggids wel genoemd als ‘digitale zorgdienst’. Tegelijkertijd vermeldt de PGO-vergelijker van M&I/Partners, een ICT-adviesbureau voor de zorg en overheid, alle drie diensten wel als PGO , maar het doet dat ook voor alle drie online portalen die door Rathenau onderzocht zijn. Hoewel de eerder gegeven definitie van een PGO duidelijk is, blijkt het in de praktijk ondoorzichtig te zijn welke ontwikkelaars nu wel of niet een PGO als dienst aanbieden. De criteria hiervoor zijn niet duidelijk in beeld gebracht. Uit communicatie met MedMij blijken selectiecriteria voor de Digitale Zorggids te zijn: een gebruiker kan zijn eigen PGO kiezen en zelf een account aanmaken en de PGO is geen dienst die door (en onder verantwoordelijkheid) van een zorgaanbieder aangeboden wordt, de PGO vraagt niet om het BSN van een persoon.
De geselecteerde PGO’s toonden eind 2017 de ambitie om voor een brede doelgroep een PGO te ontwikkelen, maar in de praktijk zijn zij aangesloten bij bestaande zorgketens. Vital10 is bijvoorbeeld een ‘gezondheidsmanagementdienst’ die zowel aanvullend op de tweedelijns zorg, de eerstelijnszorg als volksgezondheid overstijgend aangeboden kan worden en de publieke- en private wereld met elkaar verbindt (Kraaijenhagen, 2018). Het kan een brede doelgroep inzicht verschaffen in de status van gezondheid op basis van het meten en monitoren van tien risicofactoren. Belangrijkste speerpunt van Vital10 is op dit moment nog wel hart- en vaatpatiënten tijdens en na de hartrevalidatie, aldus de ontwikkelaar.
Functies van de PGO’s
Net als voor de andere digitale diensten voor gezondheidsdata, de online portalen en health apps, geldt dat PGO’s verschillende functionaliteiten aanbieden die te categoriseren vallen onder: informeren, communiceren, meten/monitoren en interveniëren.
Het inzichtelijk maken van de eigen gezondheidsstatus en gezondheidsgegevens is een belangrijk element om gebruikers actief mee te laten doen in het eigen zorg- of gezondheidsproces, zo geven de drie PGO’s aan. Dat informeren betreft het aanbieden van informatie over aandoeningen, bijvoorbeeld in de vorm van een medisch inhoudelijke encyclopedie, een dagelijks dashboard (Philips PGO & Vital10) of een bibliotheek (PKB & Vital10), het inzichtelijk maken van de eigen medische dossiers bij de verschillende zorgaanbieders (Philips PGO, Vital10 & PKB), of de eigen gezondheidsstatus (Vital10 & Philips PGO).
Niet alleen kunnen gebruikers zelf relevante informatie ontvangen, zij kunnen deze ook versturen naar hun zorgaanbieders. Dit ontvangen en versturen van informatie duiden de diensten als het ‘beheren’ van de eigen gezondheidsgegevens. Deze functionaliteit promoten de PGO-ontwikkelaars het meest. Zo profileren alle drie zich met het regie geven aan de gebruiker, onder meer door het individu te laten bepalen wie toegang heeft tot de gegevens en in het beheren van het eigen dossier met gezondheidsgegevens. PKB profileert zich bijvoorbeeld als ‘s werelds eerste patiëntgestuurde elektronische medische dossier’.
CommunicerenAlle drie PGO’s bieden beveiligde berichtenservices en de mogelijkheid om online consulten te starten. Philips PGO en PKB bieden daarnaast (binnenkort) de mogelijkheid om videoconferenties of berichten met telezorg voor interventies beschikbaar te maken via de dienst. De PGO van PKB wil via het digitaal platform onder andere shared-decision making en informed consent mogelijk maken.
Meten en monitorenVital10 benadrukt de mogelijkheid om eigen gezondheid te monitoren en te verbeteren. De dienst biedt als het ware begeleide zelfzorg. ‘Vital10 helpt je: om de 10 belangrijkste risicofactoren te meten en daar waar nodig te verbeteren. Zo kun je de kans op ziekte aanzienlijk verminderen’. Door een geïntegreerde en gestructureerde aanpak van beïnvloedbare risicofactoren en het stellen van gezondheidsdoelen, kunnen gebruikers van de dienst hun gezondheidsstatus zien en de voortgang hiervan. Door zich te richten op het monitoren van algemene leefstijlfactoren als slapen en eten, willen PGO’s als Philips PGO en Vital10 ook preventief werken en aantrekkelijk zijn voor mensen die niet-ziek zijn. PKB biedt ook monitoring, maar laat de inhoud van het monitoren aan de arts en patiënt over.
InterveniërenDe ontwikkelaars geven aan dat zij terughoudend zijn in het aanbieden van zelf-ontwikkelde interventies via de PGO’s. Vooral Philips PGO geeft aan dat zowel de zorgaanbieder, de verzekeraar of derde partijen beter geschikt zijn om deze services te ontwikkelen. Deze partijen bieden zij een platform om deze interventies mee te bouwen en een kanaal via Philips PGO, dus het opschalen van monitoren naar interveniëren is eenvoudig. Philips PGO biedt concrete hulpmiddelen aan voor samenwerking met bijvoorbeeld zorgaanbieders om deze zogenoemde zorgprogramma’s te ontwikkelen. Vital10 biedt daarbij de mogelijkheid van ‘coaching op afstand’, onder meer via het koppelen aan andere digitale instrumenten zoals activity trackers (bijvoorbeeld Fitbit, Apple Watch of Polar fitness) en hartslagmeters. Op deze manier – ‘door continue begeleiding van onze e-coaches en e-artsen’ - is de idee dat het gebruik van de dienst bijdraagt aan het verwezenlijken van de eigen gezondheidsdoelen. Ook PKB biedt niet direct interventies aan, wel wordt het behandelplan een wezenlijk onderdeel van de PGO. ‘In een plan wordt uw medische toestand beschreven, het verloop ervan gevolgd, en worden er suggesties gedaan over mogelijke te ondernemen acties’ (PKB, test-account, oktober 2018)
Beloften voor participatie, personalisatie en preventie
De PGO’s beogen alle drie op een gepersonaliseerde wijze aan te sluiten bij de behoeften van gebruikers. Hierdoor verwachten de ontwikkelaars dat de gebruikers van de PGO’s actief zullen worden in het eigen gezondheidsproces. Bovengenoemd behandelplan (PKB) of, zoals Philips PGO het verwoord, het ‘individuele zorgplan’, zorgt ervoor dat meerdere zelfzorgprogramma’s en interacties met zorgverleners aan elkaar worden verbonden voor één patiënt gedurende zijn leven. De PGO maakt het ook mogelijk op of af te schalen in de intensiteit van de begeleiding vanuit zorgverleners. Op deze manier is er sprake van een gepersonaliseerd gezondheidsprogramma waarbij de inhoud en de taken voor zelfmanagement zelf kunnen worden gekozen of kunnen worden geadviseerd vanuit zorgverleners of e-coaches (Vital10). Een PGO levert daarbij enerzijds een basisstructuur, een platform waarop gegevens kunnen worden uitgewisseld, en anderzijds programma’s die aansluiten bij de gebruikers en bijdragen aan het voorkomen van ziekte, het behouden van een gezonde leefstijl of chronisch ziektemanagement en ondersteuning tijdens ziekteperiodes.
PGO's in context
In de sectie hierboven ging het over de belofte van PGO’s om burgers meer regie te geven over de eigen gezondheidsgegevens en daarmee grip te krijgen op de eigen gezondheid en de wijze waarop ze dit beogen te doen. Een belangrijke kanttekening is dat het daadwerkelijk gebruik van PGO’s in de praktijk nog bijna niet kan worden onderzocht. Er zijn nog geen MedMij gecertificeerde PGO’s (stand 30 november 2018) en de PGO’s die al gebruikers hebben zijn veelal ingebed in onderzoeksprojecten.
De voorgaande paragraaf beschrijft wat PGO’s doen in de brede zin en specifiek wat de drie casussen in dit onderzoek aanbieden. Deze paragraaf beschrijft de belangen en verantwoordelijkheden rondom PGO’s op basis van empirisch onderzoek, aangevuld met beleids- en wetenschappelijke literatuur en online informatie. Dit draagt bij aan de definiëring van aandachtspunten voor PGO’s en de acceptatie en het gebruik hiervan door burgers en zorgprofessionals.
Belanghebbenden, belangen en verantwoordelijkheden
De drie PGO’s zijn allen commerciële initiatieven die op verschillende wijze zijn ontstaan. Ze dienen ook verschillende belangen.
Philips is een bedrijf dat zich sinds de jaren 2000 focust op de gezondheidsmarkt. In 2009 betreft 33% van Philips’ verkoop gezondheidszorg producten en diensten, in 2014 werd ‘health en health care’ het officiële speerpunt van Philips. Philips heeft het PGO ontwikkeld middels een interne venture initiatief en een acquisitie van het bedrijf VitalHealth. Nu wordt de PGO naar de markt gebracht als onderdeel van Philips VitalHealth en zal een uitbreiding zijn op het product ‘Engage’. Eerder ontwikkelde Philips al voorlopers van deze PGO, zoals diensten gericht op patiënten en zorgprofessionals binnen zorgorganisaties: eCareManager en eCareCoordinator. Philips PGO richt zich in eerste instantie, net als haar voorlopers, op inbedding binnen de zorg via de HealthSuite en het kunnen bieden van aanvullende diensten aan consumenten/patiënten. Philips PGO wil aansluiten bij zorgaanbieders, omdat via HealthSuite een directe verbinding gemaakt kan worden met andere diensten als de eCareManager, eCareCordinator en het recent opgekochte e-Vita van VitalHealth.
eCareManager is een softwareplatform waarmee toepassingen voor patiënten binnen de ziekenhuismuren mogelijk worden gemaakt en het moet er voor zorgen dat de data van een patiënt op een centrale plek worden opgeslagen en met de patiënt meereizen wanneer deze patiënt naar een andere afdeling gaat.
eCareCoordinator is een softwareplatform waarmee een huisarts of een andere zorgverlener contact kan onderhouden met zijn patiëntenpopulatie. Door het koppelen van medische thuismeetinstrumenten en zelfrapportageresultaten in de cloud, heeft de zorgverlener relevante informatie voor handen over zijn patiëntenpopulatie’ zo geeft Philips aan
Vital10 is een gezondheidsplatform dat zorgverleners Pinedo en Kraaijenhagen in 2016 ontwikkelden, voortbouwend op eerder door hen ontwikkelde initiatieven: de online trombosedienst Trombovitaal (2007) en het hartrevalidatieplatform Cardiovitaal (2013). Vital10 is mede initiatiefnemer van het ‘BENEFIT programma’, een groot onderzoeksproject gesubsidieerd door de Hartstichting en ZonMW, waar het platform Vital10 een centrale rol inneemt. Doelstelling van dit project is het motiveren en activeren van deelnemers door het belonen van gezondheidsbevorderend gedrag. Verschillende ziekenhuizen en huisartsenpraktijken zijn betrokken. Zij bieden de Vital10-dienst aan hun patiënten om hen te ondersteunen bij gedragsverandering en een gezonde leefstijl via het BENEFIT-programma. Onder leiding van de Universiteit Leiden wordt er met alle academische centra en andere kennisinstituten wetenschappelijk onderzoek uitgevoerd naar onder andere het gebruik, beheer en uitwisseling van de data, succesfactoren voor implementatie van het programma in de praktijk, en leefstijlverandering op individueel niveau. Via inbedding in de zorg en subsidiëring van het onderzoeksprogramma wordt de PGO en de dienst van Vital10 op dit moment vergoed. Doelstelling is Vital10 verder te ontwikkelen, zowel binnen als buiten de zorgcontext.
De derde PGO, PKB, bouwt voort op een bestaand concept, een ‘personal health record’ ofwel een persoonlijk medisch dossier, dat is ontwikkeld en beproefd binnen het Verenigd Koninkrijk. Het bedrijf Carepoint heeft in juni 2017 een overeenkomst gesloten met PKB om deze binnen Nederland en Duitsland te mogen exploiteren. PKB heeft in het Verenigd Koninkrijk al meer dan zes miljoen gebruikers, waarvan 1,2 miljoen actieve gebruikers. Hierdoor kan Carepoint voortbouwen op een beproefd concept en dit waar nodig aanpassen aan de Nederlandse situatie. Dit doet zij onder andere in samenwerking met RZWN.
Tabel betrokken partijen bij PGO's
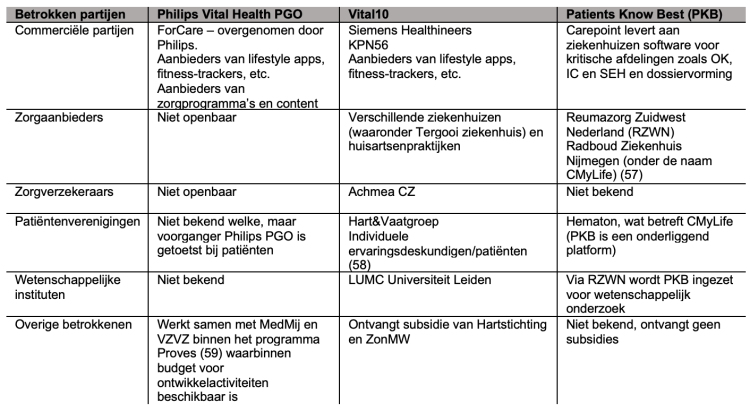
Bij de ontwikkeling en het gebruik van PGO’s zijn veel partijen betrokken met eigen belangen en verantwoordelijkheden (zie ook tabel hierboven). PGO’s worden ontwikkeld met de visie van patiënt empowerment, het centraal plaatsen van de patiënt die zelf over de eigen gezondheidsgegevens mag beschikken en deze ook mag beheren. De traditionele relatie arts-patiënt gaat hierdoor veranderen. Tegelijkertijd is sprake van nieuwe spelers in die relatie, de PGO-ontwikkelaars.
Patiënt beheert en genereert zelf gegevens
Patiënten en consumenten kunnen zelf gegevens up- en downloaden en op basis van die gegevens zelf stappen ondernemen in hun gezondheidsproces. Ze beslissen wanneer ze wel of niet de gegevens vertrouwen die ze te zien krijgen of wanneer ze een zorgprofessional moeten betrekken. ‘In principe zijn patiënten zelf verantwoordelijk voor de meetapparatuur die zij gebruiken. Dat kan een gratis stappenteller app op je smartphone zijn, of de meest geavanceerde Fitbit, Apple Watch of Polar fitness tracker. Sommige ziekenhuizen zijn van plan om bepaalde meetapparatuur gratis of met korting beschikbaar te stellen’. Hieruit blijkt dat patiënten zelf meer verantwoordelijkheid krijgen in het beheren en delen van gegevens.
Burgers kunnen keuzes maken, al dan niet in samenspraak met hun zorgprofessional of naasten, welke zorgprofessional toegang krijgt tot welke gegevens, waaronder de zelfmetingen. Een respondent geeft aan dat: ‘dat daar dan wel een uitdaging en verantwoordelijkheid liggen voor de gebruiker die dit moet kunnen overzien. Vraagt de arts mij nu toegang tot iets waar hij niks van hoeft te weten?’(respondent 39). Deze actieve houding van burgers verandert tegelijkertijd hun relatie met zorgprofessionals.
Vraagt de arts mij nu toegang tot iets waar hij niks van hoeft te weten?
Gemengde gevoelens bij zorgprofessionals
Enerzijds kijken zorgprofessionals uit naar de komst van gezondheidsdatadiensten die leiden tot een betere gegevensuitwisseling en meer participatie van patiënten. Doordat meer gegevens beschikbaar komen kunnen zij beter gefundeerde beslissingen nemen over behandelingen en zorgprocessen. Ook kunnen gegevens worden ingezet voor wetenschappelijk onderzoek ten gunste van een betere kwaliteit van zorg (Federatie Medisch Specialisten, 2017). ‘Misschien kan maar 30% gebruik maken van zo’n omgeving voor zelfmanagement en begeleiding op afstand. Het kan de zorg wel ontlasten waardoor de mensen die het niet zelf kunnen meer tijd kunnen krijgen. Dus het hoeft helemaal niet voor iedereen te zijn, als het maar voor zoveel mogelijk is en er zorgontlasting komt’ (respondent 31). PGO’s bieden de kans om de zorg efficiënter in te richten en tijd vrij te maken voor mensen die niet zelf de capaciteiten hebben om te participeren in hun gezondheidsproces.
Anderzijds maken zorgprofessionals zich zorgen om eventuele aansprakelijkheid die zij hebben bij het wel of niet gebruiken van door patiënten of andere partijen aangeleverde gegevens via de PGO. Hierover is nog weinig bekend en bestaat veel onduidelijkheid. Zorgprofessionals verwachten ook dat het meer werk kost om PGO-gegevens in te zien. En huisartsen zijn bijvoorbeeld bang dat ze in één keer meer mensen gaan zien die de uitslag van hun bloedwaardes uit het ziekenhuis niet begrijpen. De ervaring van een ontwikkelaar leert dat deze angsten onterecht blijken. Gebruik van de dienst, zo geeft de ontwikkelaar aan, draagt bij aan een terugloop van het aantal bezoeken en telefoontjes en levert tijdswinst op (respondent 27). Desalniettemin, zien we dat ook een verantwoordelijkheid bij zorgaanbieders komt te liggen om uit te leggen wat bijvoorbeeld de betekenis van de waarden is of om zelf diensten aan te bieden.
Zorgen van de zorgprofessionals worden versterkt, omdat de directe winst van het gebruik van een PGO voor hen niet zichtbaar is. Er wordt in feite meer van hun verwacht, terwijl de lastenverlichting niet direct voelbaar is en er ook geen sprake is van financiële compensatie. ‘We zorgen dat mensen niet fysiek hoeven te komen op afspraken als het goed met hen gaat. Daardoor krijgen we natuurlijk minder geld. Ik vond het gewoon belangrijk om die service te bieden. Dus we zijn daarmee gaan experimenteren en de patiënt is superblij’ (respondent 31). De zorgen rondom aansprakelijkheid en gebrek aan financiële compensatie kunnen maken dat zorgprofessionals minder gemotiveerd zijn om met PGO’s te gaan werken.
We zorgen dat mensen niet fysiek hoeven te komen als het goed gaat
Ontwikkelaars delen en delegeren verantwoordelijkheid
De verantwoordelijkheid van ontwikkelaars van PGO’s betreft drie aspecten: de aansprakelijkheid ten aanzien van de juistheid van gegevens, de betrouwbare en veilige verwerking en uitwisseling van gegevens en de kwaliteit voor (eventueel) aangeboden interventies.
De aansprakelijkheid van PGO-leveranciers wordt duidelijk in de gebruikers-overeenkomsten. Philips PGO heeft nog geen online beschikbare gebruikersovereenkomst, in tegenstelling tot Vital10 en PKB. Vital10 geeft aan: ‘U en eventuele Partners zijn zelf verantwoordelijk voor de juistheid en het controleren van deze informatie en data en het controleren van de geschiktheid van de (medische) adviezen en (medische) behandelingen voor uw situatie.' Vital10 geeft ook aan dat het inschatten van de juistheid van informatie en aangeboden (medische) interventies bij de gebruiker zelf ligt. Deze gebruiker is zowel de zorgprofessional als de patiënt. Ook voor PKB geldt dat zij verantwoordelijkheid over zelf ingevoerde informatie bij de patiënt leggen.
De privacyverklaringen of privacy policies bieden inzicht in de verantwoordelijkheid die de ontwikkelaars nemen voor de verwerking van persoonsgegevens. Vital10 expliciteert de eigen verantwoordelijkheid voor persoonsgegevens en verbindt deze aan de doelstelling om op afstand de best mogelijke zorg te leveren. De PGO geeft aan welke gegevens worden verzameld en met wie ze de gegevens delen, met welke doelstelling. Zo deelt Vital10 gegevens met Zorgdoc voor het registeren en opvragen van gebruikte medicatie. PKB hanteert eenzelfde benadering en benadrukt het belang van de toestemming van de gebruiker om gegevens te delen. ‘Als u eenmaal toestemming aan PKB hebt verleend en hebt besloten wie inzage heeft in uw gegevens, dan zal PKB software gebruiken om databases te doorzoeken om uw informatie te laten zien. U beslist hoe deze informatie gebruikt zal worden, bijvoorbeeld als wij u vertellen over een proefonderzoek, dan kunt u besluiten daaraan deel te nemen. Uw informatie wordt niet doorgegeven totdat u ons hebt verteld dat u dat wilt’.
Alle drie de PGO’s koppelen ook met andere commerciële partijen, zoals aanbieders van health apps. Hiervoor kunnen veilige omgevingen worden opgezet, zodat vanuit deze koppeling geen connectie gemaakt kan worden met bijvoorbeeld het medisch dossier (respondent 48). ‘Ons bedrijf heeft een verantwoordelijkheid om na te denken met welke apps een koppeling gemaakt gaat worden. […] In principe wil ons bedrijf alleen met veilige apps koppelen, echter de druk om met populaire apps te kunnen koppelen is groot’ (respondent 39). Dit getuigt van een andere visie dan die van een andere ontwikkelaar: ‘wij willen ons niet als keuringsinstantie van apps en wearables opstellen, maar tonen wel nadrukkelijk de bron van de data’ (respondent 27). Hieruit blijkt dat de verantwoordelijkheid voor een veilige koppeling met apps van andere (commerciële) partijen door de verschillende ontwikkelaars ook verschillend wordt ingevuld.
De druk om met populaire apps te kunnen koppelen is groot
De verantwoordelijkheid voor aangeboden interventies via een PGO is een precair onderwerp, zo blijkt uit de interviews. Daarbij geven ontwikkelaars expliciet aan dat de verantwoordelijkheid voor de kwaliteit van het programma, de digitale interventie, bij de programma-ontwikkelaar ligt. Over het algemeen is dat dus niet de ontwikkelaar van de PGO, maar de zorgorganisatie of een derde partij, zoals een aanbieder van apps. De PGO’s Philips PGO en Vital10 verschillen hier in aanpak. Philips PGO kiest voor een step-up / step-down programma gekoppeld aan HealthSuite, waarbij Philips PGO de onderste laag vormt waarin mensen zelf verantwoordelijkheid nemen voor het monitoren van hun gezondheid. Zodra sprake is van het betrekken van een zorgprofessional wordt opgeschaald naar een andere dienst binnen HealthSuite, en is sprake van een gedeelde verantwoordelijkheid of volledige verantwoordelijkheid bij de zorgprofessional. Bij Vital10 zijn zorgprofessionals vanaf het begin intensief betrokken: ‘Wij zijn verantwoordelijk voor het PGO en het betrokken ziekenhuis geeft eigenlijk een soort lidmaatschap aan het individu. Alle data in het ziekenhuisinformatiesysteem zijn van het ziekenhuis, daar zijn zij verantwoordelijk voor. Alle data die het individu verzamelt in zijn eigen systeem [het Vital10 portaal] zijn van het individu, maar daar zijn wij verantwoordelijk voor’ (respondent 31).
Het MedMij-programma
Hoewel het MedMij programma geen belanghebbende is, vertegenwoordigt het programma wel belangrijke partijen in de ontwikkeling van de PGO’s en hun visie op betrouwbare en veilige gegevensuitwisseling in de zorg. Het MedMij-programma, onder aanvoering van Patiëntenfederatie Nederland, het Nederlands instituut voor ICT in de zorg (Nictiz) en het ministerie van VWS, werkten samen aan een afsprakenstelsel dat de belangrijkste afspraken vastlegt over onder andere de organisatorische en technische randvoorwaarden waarbinnen PGO’s ontwikkeld moeten worden, en de financiële infrastructuur die hieraan ten grondslag moet liggen. Het afsprakenstelsel zorgt voor gegevensuitwisseling op gestandaardiseerde en veilige wijze (bron: Medmij.nl). Meer over het MedMij-programma staat in Bijlage C, waaronder de verdere toetsing van PGO’s in zogenaamde gecontroleerde live-gangen. Het afsprakenstelsel is van het MedMij-programma overgedragen naar de Stichting MedMij. De Stichting MedMij bestaat sinds januari 2019 en certificeert de PGO-leveranciers en de zorginformatiesystemen van zorgaanbieders waaraan de PGO’s gekoppeld worden volgens het afsprakenstelsel. MedMij houdt toezicht op de naleving van dit keurmerk.
Creëren van een markt voor PGO’s
In het rapport ‘Digitale gezondheidsregie’ (Niezen & Verhoef, 2018) is al geconstateerd dat het MedMij-model past bij een marktmodel dat tegemoetkomt aan de politieke keuze om niet naar een landelijke infrastructuur te gaan. Deze markt blijkt niet zomaar van de grond te komen en wordt daarom extra aangejaagd vanuit de overheid via financiële stimulansen. Om de markt op gang te brengen, heeft VWS naast de eerdere subsidiëring van MedMij en de VIPP-programma’s, nu regelingen getroffen die de daadwerkelijke ontwikkeling van PGO’s volgens het MedMij afsprakenstelsel verder stimuleren.
Financiële impulsen die onder andere hebben bijgedragen aan deze markt zijn:
- Beheer van MedMij €4,1 miljoen (stand mei 2018)
- De verschillende Versnellingsprogramma’s Informatie-uitwisseling Patiënt en Professional (VIPP)
a. VIPP €105 miljoen voor de periode 2017-2019
b. Vervolg VIPP binnen het Hoofdlijnenakkoord medisch-specialistische zorg: jaarlijks €25 miljoen voor de periode 2020-2022
c. VIPP-GGZ €25,7 miljoen
d. VIPP Care €30 miljoen
e. VIPP Zelfstandige Klinieken Nederland €32,5 miljoen - Programma OPEN, Ontsluiten van Patiëntengegevens uit de Eerstelijnszorg in Nederland, €75 miljoen
- Subsidieregeling Impulsfinanciering PGO-leveranciers 2018-2021 €4 miljoen.
- Naar verwachting maakt VWS in het eerste kwartaal van 2019 ook bekend dat zij voor de periode 2019-2021 PGO’s een financiële tegemoetkoming biedt voor elke aantoonbare actieve gebruiker van hun PGO (het gaat om wederkerig gebruik door zowel burger als zorgverlener).
De financiële stimulans voor PGO’s beoogt een markt te creëren voor PGO’s die burgers de mogelijkheid geeft regie te nemen over de eigen gezondheidsgegevens, en op die wijze actief betrokken te worden bij de eigen gezondheid. Volgens een rapport van Gupta Strategists, in opdracht van MedMij, is het waarschijnlijk dat de meeste Nederlanders binnen nu en tien jaar gebruik gaan maken van een PGO. Dit zijn dan wel PGO’s die voldoen aan de eisen en wensen van burgers en eenvoudig en snel ‘communiceren’. Waar Gupta Strategists idealiter een markt ziet voor ongeveer negen PGO-leveranciers, streven er nu zeker 25 naar om zich MedMij gecertificeerde PGO te kunnen noemen (Gupta Strategists, 2017).
Aandachtspunten voor inbedding van PGO's
In het rapport Digitale gezondheidsregie gaven we al aan dat nog enkele technische, organisatorische, juridische en financiële obstakels te nemen waren voordat PGO’s breed in de zorgpraktijk geïmplementeerd konden worden, en voordat gegevensuitwisseling binnen de zorg, online inzage en gespecificeerde toestemming voor delen met derden gestroomlijnd kon plaatsvinden. Ons empirisch onderzoek naar de drie PGO’s bevestigen dit en maken duidelijk dat tussen beleidsvorming en daadwerkelijke ontwikkeling en implementatie van PGO’s in zorgomgevingen, nog hordes te nemen zijn.
Goede identificatie is een harde eis
Het belangrijkste technische obstakel, volgens zowel Philips PGO en PKB, is het ontbreken van een goede wijze van identificatie en authenticatie. DigiD, het overheidssysteem voor het vaststellen van de elektronische identiteit (eID), werkt nog niet goed voor het ‘automatisch’ kunnen uitwisselen van gegevens tussen patiënten en zorgverleners. Voor elk medisch dossier en app is per sessie een inlog vereist, en dat is absoluut niet gebruiksvriendelijk. Volgens Philips PGO en PKB is het hebben van een goed werkend systeem van identificatie en authenticatie een harde eis van gebruiksvriendelijkheid. Philips PGO draagt via het PROVES programma constructief bij aan alternatieven, maar kijkt ook uit naar de ontwikkelingen op het gebied van eID. De ontwikkelingen binnen de zorg zijn hierbij afhankelijk van bredere ontwikkelingen binnen de digitalisering van de overheidsdiensten. PKB geeft aan een tweesporenstrategie te hebben: 1) PKB conform het MedMij Afsprakenstelsel, 2) PKB conform het MedMij Afsprakenstelsel maar zonder de belemmerende aspecten van MedMij, waaronder de gebruikersvriendelijke login en meer aandacht voor de professional.
MedMij-stekker is nog niet klaar
Voor het slagen van implementatie van PGO’s onder het MedMij-programma is de belangrijkste technische uitdaging het creëren van ‘de stekker’ naar MedMij vanuit de zorginformatiesystemen van zorgaanbieders (XIS’en). De leveranciers van de XIS’en lopen wat dat betreft achter op de PGO-ontwikkelaars in het realiseren van de benodigde gateways en standaarden (respondent 16). De deelname van Chipsoft’s Zorgplatform aan PROVES is voor MedMij belangrijk: ‘[…] want daardoor kunnen patiënten in potentie gezondheidsinformatie van meer dan 65 procent van de Nederlandse ziekenhuizen ontvangen in hun PGO’. Recentelijk bleek, volgens berichtgeving van MedMij, dat deze stekkers technisch ook mogelijk zijn binnen de PROVES test-omgeving.
Ruud Kluivers van Liferay Benelux schetst in ICT&Health een minder optimistische situatie dan bijvoorbeeld minister Bruins onlangs deed wat betreft het tijdig realiseren van PGO’s. Volgens hem creëren de bestaande systemen en zelfs nieuwe apps nog te veel datasilo’s. Dit betekent dat gegevens niet uit de systemen ontsloten kunnen worden. Hij geeft aan dat het niet mogelijk is om oneindig systemen te blijven koppelen (via API’s) omdat dit de gebruiksvriendelijkheid niet ten goede komt (Kluivers, 2018).
Naast technische uitdagingen blijven ook organisatorische uitdagingen bestaan. Hoe regel je de benodigde afspraken wanneer patiënten via een PGO de resultaten van zelfmetingen communiceren met hun artsen? Op welke wijze kunnen gegevens vanuit verschillende zorgverleners gecombineerd en gepresenteerd worden aan zorgconsumenten zolang er nog geen uniforme taalstandaarden zijn en er sprake is van regionale verschillen in zorgorganisatie?
Een regionale aanpak heeft de voorkeur
Niet meteen alle zorgaanbieders binnen Nederland met elkaar verbinden, maar starten met een aantal zorgaanbieders en leveranciers binnen een regio lijkt de aanpak die nu wordt gekozen, zo blijkt uit gesprekken met Philips PGO, Vital10 en PKB. De ontwikkelaars geven aan de regionale aanpak te prefereren om technische hordes zoals hierboven benoemd en organisatorische hordes, die vragen om veel overleg en aanpassingen in zorgpraktijken, behapbaar te houden. Ook geeft een ontwikkelaar aan dat: ‘de instellingen waarmee wij spreken allemaal een preferentiebeleid voeren. Alle PGO’s bedienen levert verschraalde dienstverlening op’ (respondent 27). PGO-ontwikkelaars kijken hoe ze technisch aan kunnen sluiten op drie niveaus: het nationale niveau, de aansluiting met het Landelijk Schakelpunt op regionaal niveau (LSP); de regionale samenwerkingsorganisaties (RSO’s); en de leveranciers van zorginformatiesystemen aan zorgaanbieders. Ook uit de testomgevingen die vanuit het programma MedMij support worden ondersteund, blijkt een regionale aanpak de voorkeur te hebben (respondent 16).
Stimulerende juridische kaders, maar burgerbescherming ontbreekt
Wet- en regelgeving (AVG, Wabvpz, en WGBO) blijken een belangrijke stimulerende factor voor de opkomst van PGO’s. De Nederlandse overheid ziet in de PGO’s een belangrijke technische oplossing om te voldoen aan de verplichtingen met betrekking tot gegevensuitwisseling binnen de zorg, de online inzage en gespecificeerde toestemming. We zien echter minder aandacht voor gegevensuitwisseling die buiten de zorg plaatsheeft en ook door de komst van PGO’s wordt gefaciliteerd. Een ‘adequate bescherming ter bescherming van personen tegen misbruik, zoals oneigenlijke toegang tot of verkoop van gezondheidsgegevens’ ontbreekt nog (Hooghiemstra, 2018, p. 169). Hierdoor hebben de ontwikkelaars van deze PGO’s de sleutel in handen om te zorgen dat de macht over de data bij de burger ligt.
De AVG en het recht op het kunnen opvragen en delen van gegevens (dataportabiliteit) wordt door PGO’s technisch mogelijk. De Wet aanvullende bepalingen verwerking persoonsgegevens in de zorg (Wabvpz), per 1 juli 2017 in werking getreden, vult onder andere de AVG (data portabiliteit) en WGBO aan. Op grond van deze wet moeten burgers per 1 juli 2020 hun dossier online kunnen inzien. Ook moeten ze gespecificeerd toestemming kunnen geven; welke gegevens mogen door welke zorgverleners worden ingezien. Het Besluit elektronische gegevensverwerking door zorgaanbieders hangt onder deze Wabvpz en gaat over het gebruik van het burgerservicenummer (BSN) en de NEN-normen die van toepassing zijn met betrekking tot informatiebeveiliging (NEN 7510). Deze wet- en regelgeving heeft de komst van persoonlijke gezondheidsomgevingen bespoedigd.
Duurzame verdienmodellen PGO’s onzeker
Met de Impulsfinanciering voor de ontwikkeling van MedMij-gecertificeerde PGO’s voor 1 november 2019 is een belangrijke technische en organisatorische horde genomen. De doorontwikkeling van PGO’s kent volgens de ontwikkelaars meer hindernissen, zoals de zoektocht naar een duurzaam verdienmodel. Het verdienmodel voor een PGO die voor een breed publiek toegankelijk is, zo geven ontwikkelaars aan, is in het beginstadium niet rendabel. Chronische patiënten zoals reumapatiënten maken eerder gebruik van een PGO dan de bewuste consument. Eén van de PGO’s die heel duidelijk wel de ‘gewone’ consument opzoekt is Drimpy. Deze dienst biedt op dit moment een gratis account aan of een premium account voor €2,-/maand. Aan de basis van het platform Drimpy ligt een internationaal onderzoeksproject met Europese subsidiëring.
Ieder van de drie PGO’s kiest voor een eigen benadering van de gezondheidsmarkt. Bij Philips PGO vindt men dat voortgebouwd moet worden op de rapportage van Gupta Strategists (Gupta Strategists, 2017), waarin financiële ondersteuning door de overheid centraal staat en ontwikkeling in co-creatie met de zorgverleners een belangrijke rol speelt. Immers, zo geeft deze ontwikkelaar aan: ‘het zou erg zijn als de PGO alleen voor de ‘premium betaler’ een optie wordt’ (respondent 39). Wanneer financiële drempels zorgen dat een PGO niet beschikbaar is voor iedereen, leidt dit tot een ongelijke toegang tot zorg, volgens deze ontwikkelaar. Daarom zou er bijvoorbeeld een budget vanuit de zorgverzekering voor moeten komen. Dit bevestigen deelnemers aan de workshop Digitale gezondheidsregie voor burgers (Rathenau Instituut, Den Haag, 30 mei 2018).
Het zou erg zijn als het alleen voor de 'premium betaler' een optie wordt
Vital10 profileert zich als een persoonlijk gezondheidsportaal waarin producten en diensten (van derden) met korting worden ontsloten. Zij vormt hiermee de kern van het BENEFIT programma. Dit programma probeert een ecosysteem voor healthy living te bouwen. Het onderzoeksprogramma bekostigt het aansluiten van gebruikers op het BENEFIT-programma (een subsidie van € 2.499.426). Na de onderzoeksfase moet BENEFIT zelfstandig voortbestaan. De samenwerkende ontwikkelaars, onderzoekers en artsen willen via zorgverzekeraars voor hart- en vaatpatiënten het programma vergoed krijgen. Omdat deze financiering niet toekomstbestendig genoeg is vanwege een te grote afhankelijkheid van zorgvergoeding, werkt Vital10 samen met andere partijen via een beloningssysteem. Gebruikers kunnen punten sparen en met die punten kortingen krijgen op verschillende producten van aangesloten partijen. ‘Met dat model kun je commissie op de kortingen bedingen om het portaal in de lucht te houden’ (respondent 31). Maar, zo hoopt hoogleraar Evers, projectleider van BENEFIT, op termijn zullen burgers ook bereid zijn om te betalen voor dit programma. Ze trekt hierbij de parallel met het betalen voor een sportschool. ‘Bij BENEFIT krijgen ze niet alleen op maat gemaakte sportoefeningen, maar ook dieettips en leefstijl adviezen en worden belangrijke vitale functies in de gaten gehouden’. Waar het programma zich nu richt op hart- en vaatpatiënten kunnen in de toekomst mogelijk ook mensen met een hoge bloeddruk of (risico op) suikerziekte hier baat bij hebben. Echter, gebrek aan vergoeding voor implementatie buiten bestaande zorgketens is vooralsnog een belangrijk knelpunt voor bredere opschaling (respondent 31).
PKB sluit zo veel mogelijk aan bij regionale ontwikkelingen en online omgevingen. Hoe meer gebruikers binnen de regio zijn aangesloten, hoe goedkoper PKB is voor de zorgaanbieders die de PGO aanbieden aan hun patiënten. Oprichter Al-Ubaydli van het Britse PKB geeft aan dat de uitgebreide functionaliteit voor patiënten en zorgverleners een belangrijk aspect is van het verdienmodel. Tegelijkertijd pleit Al-Ubaydli voor ‘structurele financiering door overheid en zorgverzekeraars. Immers zij hebben het grootste financiële belang. Beperk subsidies’. Ook uitbater Carepoint opereert vanuit een regionale aanpak waarbij het aanbod aan patiënten via zorgaanbieders verloopt. In het consentformulier staat beschreven dat ‘PKB wordt betaald door organisaties zoals uw ziekenhuis, gezondheidsdienst of lokale praktijk. PKB zal u, de patiënt, een dienst blijven verstrekken zelfs als ons contract met de organisatie waarbij u zich oorspronkelijk hebt ingeschreven, afloopt’. Carepoint geeft in een presentatie aan dat voor elke euro geïnvesteerd in PKB, de zorgfinancier €5,- bespaart. Doordat alle data bij PKB worden bewaard kan continuïteit van dossiervorming worden gegarandeerd. Volgens PKB is het daarom belangrijk om PKB aan regionaal samenwerkende zorgaanbieders te verkopen, en niet aan individuele zorgaanbieders.
Vertrouwen in dienst als element voor succes
Omdat de ontwikkelaars de dienst (en niet de data) zien als het belangrijkste product, wordt vertrouwen in de dienst door hen als cruciaal voor succesvol implementeren gezien. Dit vertrouwen heeft bijvoorbeeld te maken met de bescherming en veiligheid van de gegevens; end-to-end encryption, privacy by default en (cyber)security en staan op de radar van alle PGO-leveranciers. Daarbij geven de meeste ontwikkelaars ook inzicht in de log-geschiedenis en is er sprake van een toestemmingsbeleid voor het delen van gegevens. We leren hieruit dat vertrouwen belangrijk is en niet alleen wordt gecreëerd door een goede beveiliging en bescherming van gegevens, maar ook door deze gegevens op inzichtelijke wijze te presenteren, een gebruiksvriendelijke omgang met de dienst en door duidelijkheid te geven over wat er met jouw gegevens gebeurt, en waar ze worden opgeslagen.
Internationale diensten
Met het bevorderen van PGO-gebruik wordt ook de deur opengezet naar internationale spelers. Dat blijkt bijvoorbeeld uit de aanvragen van niet-in-Nederland gevestigde gezondheidsdatadiensten voor de MedMij-Impulsfinanciering. Ook PKB en Philips PGO hebben een internationale component. Daarbij zorgen veranderende wet- en regelgeving ervoor dat Europeanen behandelingen in het buitenland steeds vaker vergoed krijgen. Een goede gegevensuitwisseling op Europees niveau staat hoog op de Europese beleidsagenda. Enkele respondenten verwachten dat inmenging van deze internationale en soms ook grote spelers de houdbaarheid van de MedMij-afspraken op langere termijn binnen een sterk globaliserende sector op de proef zal stellen (respondenten 25 & 39).
PGO's en eigen regie op gezondheid
In deze sectie volgt een analyse van hoe PGO’s bijdragen aan het nemen van meer regie over hun gezondheid door burgers, in het bijzonder waar het het delen van eigen gegevens aangaat.
Zelfstandigheid in het maken van keuzes
Regie kunnen nemen over de eigen gezondheid gaat voor een belangrijk deel over de keuzes die burgers kunnen maken over hun gezondheid. De keuze voor het wel of niet gebruiken van een PGO is aan de burger zelf. Het is geen verplichting.
PGO’s meestal aangeboden via zorgprofessional
Welke PGO’s patiënten kiezen in hun communicatie met zorgverleners en in het delen van gezondheidsgegevens, is idealiter aan hen zelf. Echter, gedurende de ontwikkeling van de service kiezen de meeste aanbieders van PGO’s voor een benadering van gebruikers via zorgaanbieders. Wanneer een PGO is ingebed in een regionaal systeem ligt het voor de hand dat zorgprofessionals deze zullen aanraden aan hun patiënten in de regio. Oftewel, bij het aanbieden van het PGO speelt de zorgprofessional een sleutelrol. Dat bevestigt ook oprichter Al-Ubaydli van PKB die als één van de belangrijkste succesfactoren benoemt dat de keuzemogelijkheid van een patiënt voor een PGO beperkt blijft tot twee of drie, ‘zodat de zorgverlener zich kan focussen en echte meerwaarde kan bieden.[…] Alleen dan zal de arts de patiënt stimuleren tot PGO gebruik’. Uiteraard zijn er ook PGO-ontwikkelaars die kiezen voor het aanbieden van een breed toegankelijke PGO, dus direct aan de gebruikers.
Certificering
Beschikbare bronnen als Digitale Zorggids en de PGO-vergelijker van M&I/Partners geven verschillende overzichten van bestaande PGO’s, met andere woorden er is geen eenduidig, volledig beeld. Bovendien melden niet alle leveranciers van PGO’s (in ontwikkeling) expliciet dat zij de ambitie hebben om een PGO in de nabije toekomst te gaan aanbieden. Het ontbreekt dus aan een overzicht van PGO’s die zich ontwikkelen volgens MedMij-afspraken en officieel MedMij-kandidaat zijn. De reden hiervoor is, zo wordt gecommuniceerd vanuit MedMij, dat het uit concurrentie-oogpunt voor sommige leveranciers niet wenselijk is al prijs te geven hoe ver zij zijn in hun ontwikkeling. Echter, om zelfstandig te kunnen kiezen tussen verschillende PGO’s is een goed overzicht van de bestaande PGO’s en de verschillende functionaliteiten noodzakelijk. Op DigitaleZorgGids zal een PGO-keuzehulp komen, zodra er daadwerkelijk PGO’s met een MedMij-label zijn (respondent 15).
De eerste PGO’s zullen binnenkort MedMij-gecertificeerd worden, de Impulsfinanciering van MedMij heeft dit mede gestimuleerd. Deze certificering draagt bij aan het voor burgers inzichtelijk maken welke PGO’s betrouwbaar zijn, met name op het vlak van beveiliging en bescherming van gegevens. Met meer dan 50 aanmeldingen voor de Impulsfinanciering waarvan 25 gehonoreerd zijn, zou dit aanbod vrij groot kunnen worden. Zeker aangezien grote spelers als Nedap Healthcare die niet in aanmerking kwamen voor deze impulsfinanciering, zich alsnog expliciet roeren in de PGO-markt. De certificering maakt niet inzichtelijk wat de kwaliteit van de dienst is en van diens eventuele adviezen.
Verder geeft zij geen inzicht in de doelgroepen waarvoor de PGO mogelijk meer geschikt is. Dit is opmerkelijk aangezien een aantal van de PGO’s zijn ontwikkeld met het oog op de chronische patiënt.
Aanvullende app connecties gekozen door PGO-ontwikkelaar
Burgers kiezen niet alleen een PGO, maar ook met welke zorgprogramma’s en apps zij willen aansluiten op hun PGO. Ervaring vanuit het platform Zelfzorg Ondersteund leert dat een gegevensdatabase als dienst, een omgeving waarin gegevens beheerd kunnen worden, de basis is, maar dat bijvoorbeeld ervaren gemak in communicatie, herhaalrecepten en aansluiting van ziekte-specifieke modules de meerwaarde zijn van de gezondheidsdata diensten (respondent 17). Niet alle health apps kunnen aansluiten bij de onderzochte PGO’s. Gebruikers kunnen wel aan de PGO-ontwikkelaar vragen een connectie te realiseren. Bij PKB zijn zeker 100 koppelingen mogelijk van Apple Health tot YOO.
Vital10 kijkt in de selectie van apps naar ‘Welke apps de data opslaan in Nederland/Europa en niet in bijvoorbeeld Amerika’ (respondent 31). Hierdoor is het makkelijker om conform de AVG te handelen. Philips PGO maakt volgens de ontwikkelaar bewuste keuzes in welke apps wel en niet te koppelen zijn. Dit heeft onder andere te maken met het kunnen garanderen van een goede service en uitwisseling van gegevens. ‘Alleen al Fitbit, Nokia, Jawbone of MyFitnessPal ontsluiten allemaal data op een andere manier. Er is geen standaard. […] En al die verschillende integraties kosten gewoon tijd en aandacht. Je moet ook [de] service kunnen garanderen en het kunnen onderhouden. Dat valt niet mee. Dat is echt een behoorlijke effort’ (respondent 39). Het tussentijds wisselen van API’s (een verzameling definities op basis waarvan een computerprogramma kan communiceren met een ander programma of onderdeel) – als het ware het stopcontact waar de verschillende programma’s op kunnen inpluggen - door health apps zonder notificatie aan de PGO-leveranciers, kan leiden tot klagende klanten omdat het systeem niet werkt.
Personaliseren van keuzemogelijkheden
De inrichting van de user interface bepaalt mede de keuzemogelijkheden van PGO-gebruikers. Om aan te sluiten bij de behoeften van de gebruikers maken de verschillende PGO’s gebruik van algoritmen. Deze algoritmen definiëren ‘goede suggesties’. Zo ook de user interface van Philips PGO, die zich aanpast aan het individuele plan van de gebruiker door voor te selecteren in de programma’s die worden aangeboden (respondent 39). Door gegevens via algoritmen te analyseren wordt het mogelijk om persoonlijke adviezen te geven, zo geeft ook Vital10 aan. ‘Alle data worden op de Vital10 server door algoritmen gestructureerd, geïntegreerd en geïnterpreteerd, waarna een persoonlijke terugkoppeling wordt gegeven met advies op maat.’ (86)
Tegelijkertijd benadrukken alle drie PGO’s dat het belangrijk is om het gebruik van de dienst en eventueel aanvullende apps en programma’s te bespreken met zorgverleners en naasten. Zeker als het aankomt op het kiezen van passende apps en het delen van gegevens (zie ook sectie hieronder). Besluitvorming lijkt hiermee niet iets te zijn wat de gebruiker geheel zelfstandig doet, maar iets dat in relatie staat tot onderliggende algoritmen binnen de dienst en tot het eigen netwerk van zorgverleners en naasten.
Regie over eigen gegevens
De grootste belofte van PGO’s aan patiënten heeft betrekking op de mate waarin patiënten zelf regie hebben over hun gegevens. ‘De gezondheidsconsument is de enige constante in het gehele gezondheidscontinuüm, met het recht en de motivatie om een kopie van de gegevens te bezitten en toestemming te geven om de gegevens te gebruiken (Presentatie Philips, vertaling uit het Engels door MN)’. Door gegevens zelf te bewaren lopen mensen ook niet het risico dat ‘belangrijke’ gegevens over de eigen gezondheid verloren gaan, volgens PGO-leveranciers. Medische gegevens worden over het algemeen na vijftien jaar verwijderd uit de systemen. ‘Zelfs het bewaren van gegevens en beelden van jou als baby in de buik kan dan inzichtelijk zijn’. Deze gegevens kunnen later mogelijk cruciaal zijn (respondent 39). Hieruit blijkt dat burgers gezien worden als datamakelaars op het gebied van de eigen gezondheid.
Zelf gegevens verwijderen
Met PGO’s kunnen we dus data verzamelen in één digitale omgeving, maar het verwijderen van gegevens is minder vanzelfsprekend, zo blijkt uit de interviews. Wanneer mensen gegevens uit dossiers willen verwijderen die niet kloppen of als ze er niet in hun verdere zorgprocessen door ‘achtervolgd’ willen worden, bieden de onderzochte PGO’s hierin een beperkte ondersteuning. Alleen gegevens die door henzelf zijn toegevoegd, bijvoorbeeld zelfmetingen, kunnen worden bewerkt of verborgen. Gegevens geregistreerd in de verschillende medische dossiers blijven een verantwoordelijkheid van de betreffende zorgverleners (zoals vastgelegd binnen de WGBO) en kunnen niet worden bewerkt of verborgen. Wijzigingen hierin zullen officieel bij de betreffende zorgverlener of zorginstantie moeten worden aangevraagd. De PGO’s bieden nog geen officiële functionaliteit om deze wijzigingen aan te vragen.
Welke gegevens we verzamelen is voorgeprogrammeerd
De keuze voor het type PGO bepaalt in sterk mate welk type gegevens we als mens kunnen delen. De categorisering van gegevens is veelal een voorgeprogrammeerde keuze binnen de PGO’s. Voor PKB geldt bijvoorbeeld dat gegevens worden verdeeld in vier componenten: algemene gezondheid (bijvoorbeeld diabetes), seksuele gezondheid (bijvoorbeeld seksueel overdraagbare aandoeningen), geestelijke gezondheid (bijvoorbeeld depressie), en Informatie over sociale verzorging (bijvoorbeeld dagcentrum). Bij Vital10 is de selectie van gegevens voornamelijk bepaald door de tien beïnvloedbare en meetbare risicofactoren die centraal staan bij dit digitale portaal.
Wie wat ziet bepaalt de gebruiker
Met wie welke gegevens te delen is een keuze die door de gebruiker van de PGO wordt gemaakt. Deze keuzes gaan over welke type zorgverleners, maar ook welke naasten welke type gegevens kunnen inzien. Zie bijvoorbeeld de PGO van PKB
Een toegangslog, een digitaal log-mechanisme verplicht volgens de NEN 7513, geeft inzicht in wie het dossier hebben bekeken, wanneer en welke gegevens zij hebben ingezien en welke machtigingen zij hiervoor hebben. Een arts orthopedie ziet daarbij andere dingen dan een oncologisch verpleegkundige.
Pushberichten naar de zorg zijn lastig
Voor gegevensdeling binnen de zorg en online inzage van de eigen medische dossiers zijn steeds meer standaarden beschikbaar, zoals onder andere blijkt uit het overzicht van Nictiz. Ook de uniformiteit van taal, welke gegevens op welke plek en met welke benaming worden ingevoerd, wordt vastgelegd (Van Gool et al. 2018). Het delen van gegevens vanuit de PGO’s met artsen is echter in veel mindere mate duidelijk. Het is de vraag in hoeverre gegevens die gebruikers zelf hebben verzameld of gemeten, op eenvoudige wijze gedeeld kunnen worden met de systemen van de zorgprofessionals. Dit blijkt vaak nog lastig te realiseren, ook binnen de MedMij-afspraken.
Gegevens niet ongevraagd gedeeld
In dit onderzoek zijn er geen indicaties dat verkoop van gegevens door PGO-leveranciers plaatsvindt. Bij sommige health apps en andere diensten echter, zo bleek uit onderzoek van Zang et al. (2015), is het doorsluizen van gegevens soms zelfs de core business. Wel is gebleken dat gedurende de ontwikkeling van de PGO’s veel leveranciers kiezen voor samenwerking met de wetenschap. Na een informed consent vloeien data naar wetenschappelijk onderzoek. Deze samenwerking heeft vaak als doel de kwaliteit van zorg te verbeteren, maar ook de PGO’s beter aan te laten sluiten bij de behoeftes van gebruikers. Het terugkoppelen van deze gegevens is een wettelijk vereiste, maar in dit onderzoek werd niet altijd duidelijk of en hoe de gegevens werden teruggekoppeld.
Deur staat open voor derden
Dat burgers nu via een PGO toegang kunnen krijgen en geven tot hun eigen gezondheidsgegevens, is ook voor derde partijen als lokale gemeenten en commerciële diensten interessant. Omdat burgers niet gebonden zijn aan een medisch beroepsgeheim hebben zij de keuze gegevens met derden te delen. Met wie zij hun gegevens delen wordt expliciet benoemd in de gebruikersovereenkomsten als verantwoordelijkheid van burgers zelf. Het Rathenau Instituut ziet dat met de vernetwerking van de verschillende systemen, het kunnen ‘aanhaken’ van apps en platforms aan het PGO en het gemakkelijker kunnen downloaden van gegevens uit de eigen medische dossiers, de deur voor gegevensuitwisseling wijd open wordt gezet, zowel binnen als buiten de zorg.
Het maken van verantwoorde keuzes bij het delen van gegevens door burgers moet volgens leveranciers in samenspraak gebeuren tussen medische professionals en de patiënten. Juist deze samenspraak is in de zorgpraktijk nog weinig geregeld. Wie start het gesprek? Wanneer? Waarover precies? Dit zijn vragen die nog weinig antwoorden kennen en binnen verschillende zorgcontexten telkens weer anders moeten worden vormgegeven. De neonatologie, geriatrische zorg of oncologie generen elk hun eigen zorgen en vragen. Tegelijkertijd is de verwachting dat PGO’s zich expliciet gaan richten op (nog) niet- en niet-meer patiënten. Samenspraak met zorgprofessionals is dan per definitie lastiger. Wie niet in een zorgtraject zit en wel gegevens wil beheren zal op een andere manier ruggespraak moeten organiseren. Dit onderzoek laat zien dat PGO’s inzichtelijk maken welke verantwoordelijkheid burgers hebben ten aanzien van het delen van gegevens, maar het maken van verantwoorde keuzes door burgers weinig faciliteren.
Beïnvloeding van gezond gedrag en eigen gezondheid
PGO’s zijn in eerste instantie beheer-tools of persoonlijke datakluizen. In deze paragraaf is de vraag in hoeverre PGO’s de gebruiker ook een middel in handen geven om gezondheid(sgedrag) te veranderen.
Stimuleren van gezond gedrag
De meeste PGO’s starten vanuit een duidelijke behoefte van een patiëntengroep, meestal chronische patiënten. Zo profileert Curavista, ook een PGO-leverancier, zich met een ziektelastmeter die goed aansluit bij COPD-patiënten. Chronische patiënten zijn een logische doelgroep omdat deze patiënten veel met hun eigen zorg bezig zijn en daarom behoefte hebben aan een goed overzicht van hun ziekteverloop, medicatie en afspraken met zorgverleners. Een verbeterd ziektemanagement van chronische patiënten heeft veel positieve gevolgen voor de zorg. De inzet van PGO’s, zo bleek uit deze studie, is echter om gegevens te gebruiken voor de bevordering van gezond gedrag en preventie. Maar van een PGO die voor iedereen nut heeft ongeacht ziekte of leeftijd, is nog nauwelijks sprake.
Via bonussystemen of ‘insurance points’ proberen PGO’s mensen te motiveren zich gezond(er) te gedragen, bijvoorbeeld op basis van meal match recipes. Goed gedrag wordt beloond en gestimuleerd. Wanneer mensen eenmaal een PGO gebruiken, proberen ontwikkelaars hen ook te behouden als gebruikers. Het komen opdagen voor een zorgafspraak of bereiken van doelstellingen zoals afvallen of meer bewegen, levert punten op. Deze punten zetten gebruikers in om met korting producten af te nemen bij aangesloten partners, zoals een sportschool waar je met korting kan sporten.
Meetbare gezondheid
Wat het (on)gezonde gedrag of de status van gezondheid is wordt zo veel mogelijk afgeleid van meetbare parameters. Bloeddruk, bloedwaardes, gewicht, BMI, longcapaciteit, hartritme, etc. worden allen omgezet in cijfers, grafieken en kengetallen. Op deze wijze kunnen we zicht krijgen op de status van onze gezondheid. PGO’s geven ook In de vorm van dagboeken of vragenlijsten weer hoe we zelf deze gegevens interpreteren, hoe we de kwaliteit van ons leven ervaren. Bijvoorbeeld: ‘Hoeveel pijn heeft u op een schaal van 0 tot 10?’
Wetenschappelijke studies tonen aan dat deze benadering kan bijdragen aan de verbetering van de gezondheid en van gezond gedrag bij mensen (Morton et al., 2017). Tegelijkertijd geven auteurs als Lupton (2013) en Prainsack (2017) ook aan dat hiermee het mensbeeld van ziekte en gezondheid wordt gekwantificeerd. Hierdoor zijn we eerder bezig met ons potentieel ziek zijn of ziek worden. Waar de meeste PGO’s vertrekken vanuit het startpunt dat het beter is om te voorkomen dan genezen, zou de realiteit wel eens weerbarstiger kunnen zijn en het gebruik van PGO’s kunnen leiden tot medicalisering. Mensen die eerder zorg vragen omdat ze op grond van gemeten signalen een verhoogde kans hebben op een ziekte of aandoening. De resultaten van een (afwijkende) cardio work-out in de sportschool kunnen zo worden ingebracht in een medisch consult.
Tegelijkertijd zien we ook een andere trend: signalen die eerder leidden tot het opnemen van een persoon in een zorgproces worden nu benoemd als ‘leefstijlproblematiek’. Lucivero en Prainsack (2015) noemen dit lifestylisation ‘in which treatments are not only personalised to the person's genetic makeup but also to the individual’s lifestyle’. Van mensen met gezondheidsproblematiek wordt verwacht dat zij in hun eigen omgeving werken aan verschillende leefstijlfactoren die meetbaar zijn. De ‘leefstijlgeneeskunde’ vloeit hier ook uit voort. De gezonde mens blijkt een meetbare mens te zijn.
Preventie en profileren
Het gezegde ‘voorkomen is beter dan genezen’ is het belangrijkste devies rondom PGO’s, zo blijkt uit de analyse van gegevens die in dit onderzoek zijn verzameld. Alle drie diensten gebruiken verzamelde gegevens van hun gebruikers om het aanbod aan informatie, interpretaties en andere producten binnen de dienst te personaliseren. Daarbij geven de ontwikkelaars van Philips PGO aan dat zij op de langere termijn een mogelijkheid zien voor predictie en populatie-onderzoek. Het profileren van mensen is niet alleen geschikt voor het personaliseren van de dienst, maar de combinatie van gegevens van alle gebruikers kan ook leiden tot betere voorspellingen op regionaal en nationaal niveau.
Door het gebruik van zelflerende algoritmen (machine learning) zijn lang niet alle voorspellingen uitlegbaar. Belangrijke vragen waarvan we nu hopen dat PGO-ontwikkelaars zichzelf stellen zijn: Is er sprake van een bias in mijn dataset? Hoe voorkom ik deze bias? Hoe voorkom ik verkeerde besluiten of uitsluiting van bepaalde groepen? Uit deze studie blijkt echter dat controle op de toepassing van kunstmatige intelligentie binnen en via de PGO’s nog ontbreekt.
Het geanonimiseerd beschikbaar kunnen stellen van gezondheidsgegevens voor wetenschappelijk onderzoek wordt door veel PGO-ontwikkelaars, overheid en zorgprofessionals gezien als een grote kans. PGO-gebruikers worden ook actief benaderd om mee te doen in wetenschappelijk onderzoek. Meedoen aan dit onderzoek is belangrijk, niet persé voor de eigen gezondheid, maar wel voor de gezondheid van ons allemaal, zo geven de ontwikkelaars aan. In de verschillende gebruikersovereenkomsten en ook op de websites staat expliciet vermeld in hoeverre PGO’s participeren in wetenschappelijk onderzoek. Op basis van dat onderzoek kunnen de ontwikkelaars de betrouwbaarheid van de PGO en de daarin gegeven adviezen verhogen. Participatie in wetenschappelijk onderzoek gebeurt ook vanuit solidariteit met mensen om bij te dragen een betere volksgezondheid en betere behandeling van ziekten.
Samengevat
PGO’s moeten de ruggengraat gaan vormen voor een systeem van veilige, gebruiksvriendelijke gegevensuitwisseling binnen de zorg door zorgprofessionals, online inzage voor de gebruiker zelf (de burger of patiënt) en het geven van (gespecificeerde) toestemming voor het delen van de eigen gezondheidsgegevens binnen en buiten de zorg. In de persoonlijke datakluis bewaart de burger op termijn alle gezondheidsgegevens. In ons rapport uit 2018 gaven we al aan dat er nog enkele technische en organisatorische hordes te nemen waren, voordat dit systeem breed gebruikt kan worden. Dit huidige onderzoek rond drie PGO’s bevestigt dit.
Van deze drie PGO’s is PKB al in gebruik, en worden Vital10 en Philips PGO gebruikt binnen wetenschappelijk onderzoek en testomgevingen. Alle drie PGO’s prefereren een regionale aanpak en de benadering van gebruikers via zorgaanbieders. De PGO’s verschillen in karakter en doelgroep, waarbij PHILIPS PGO de meest brede doelgroep benadert (de zorgconsument) maar wel vanuit zorgaanbieders, en Vital10 het meest gefocust is op een specifieke doelgroep, chronische patiënten met hart- en vaatziekten. Bij deze specifieke doelgroepen lijken de PGO’s ook het best te werken. Het leren van het gebruik van de PGO’s door deze specifieke doelgroepen op regionaal niveau moet worden gestimuleerd, concludeert dit rapport. Stapsgewijze ontwikkeling, met aandacht voor databescherming en datakwaliteit, draagt bij aan het vertrouwen van burgers in deze diensten. Net als bij de eerder genoemde diensten, is het ongewild of onbewust delen van de zeer gevoelige gegevens met verzekeraars, overheden, banken of andere commerciële partijen, een punt van aandacht. Dit kan verregaande gevolgen hebben voor het persoonlijke leven, zoals krijgen van een hypotheek of een uitkering.
Het verwachte aanbod aan PGO’s is groter dan de ruimte op de markt en bij de zorgaanbieders. Om bewust te kunnen kiezen uit verschillende PGO’s is een onafhankelijk overzicht van beschikbare en gecertificeerde PGO’s en hun functionaliteiten een voorwaarde. Dat overzicht ontbreekt nog. Zowel zorgaanbieders als burgers moeten weten op basis waarvan zij kunnen kiezen tussen de veelheid aan PGO’s.
In het rapport 'Gezondheid centraal' zijn meerdere digitale diensten onderzocht waarmee patiënten en gezonde mensen data delen om hun gezondheid te delen. Lees ook de artikelen 'Health Apps: data in gebruik' en 'Online portalen in de GGZ: toegang tot data'.